Les déterminants de la faible complétude des partogrammes à la maternité du Centre Hospitalier Wellness Clinic de Goma en République Démocratique du Congo
Determinants of the Low Completeness of Partographs in the Maternity Ward of the Wellness Clinic Hospital Center in Goma, Democratic Republic of the Congo
Baguma Bahati Micheline1, Kamundu Kahima A2, Badiambila Mulumba J3, Bitwe Mihanda R4, Lemba Kendho Kivherwa J5, Kakule Kitakya E6, Biray Ruzuba 7, Wembonyama Okitotsho S8 Mukandirwa Wetemwami R9, Ntawuvugabyose safi M10, Bailanda Mumbere Pascal11
1. Institut Supérieur des Techniques Médicales de Goma, Goma, DR Congo, 1, 5, 7, 9, 10
2. Université de Goma, Goma, DR Congo, 2, 4
3. Université de Lubumbashi, Lubumbashi, DR Congo, 8
4. Institut Supérieur des Techniques Médicales Masisi, Masisi, DR Congo,6
5. Institut Supérieur des Techniques Médicales Walikale, Walikale, DR Congo,3
6. Université Officielle Semuliki de Beni, République Démocratique du Congo.11
DOI: https://doi.org/10.53796/hnsj612/38
Identifiant de recherche scientifique arabe: https://arsri.org/10000/612/38
Volume (6) Numéro (12). Pages: 558 - 570
Reçu le: 2025-11-10 | Accepté le: 2025-11-18 | Publié le: 2025-12-01
Résumé: Introduction: Le partogramme est un outil indispensable de la gestion de l’accouchement. C’est l’enregistrement graphique des progrès du travail et des principales données sur l'état de la mère et du fœtus. Il est utilisé à la maternité pour l'identification maternelle, le rythme cardiaque fœtal, la couleur du liquide amniotique, le modelage du crâne fœtal, la dilatation cervicale, la descente fœtale, les contractions utérines, l'administration d'ocytocine ou de liquides intraveineux, les signes vitaux maternels et le volume d'urine. Il permet la détection précoce des anomalies du travail, facilite la prise de décision à temps, la communication entre les prestataires de santé et améliore la prise en charge maternelle et fœtale. Cependant, des taux faibles de complétude sont rapportés à travers le monde. Matériel et méthodes: L’étude est rétrospective-transversale à visée analytique, portant sur les déterminants de la faible complétude des partogrammes. Elle a été menée à la maternité du Centre Hospitalier Wellness Clinic de Goma, province du Nord-Kivu en RDC, considérant 11 prestataires des soins de santé affectés à la maternité et 1167 protocoles des partogrammes, de six derniers mois de l’année 2024. Un échantillonnage exhaustif concerne tous les prestataires des soins de santé à la maternité et 289 protocoles des partogrammes, ont été tirés au hasard systématiquement, en utilisant la formule de Lunch. Résultats: Le niveau de complétude du partogramme reste faible soit 30,4% de remplissage correct. Le mauvais remplissage est prédominant au niveau du Cervicogramme à 32,2%. La faible complétude du partogramme va dans le sens inverse de la présence des complications chez les parturientes, assorti que l’absence des antécédents de mort-nés s’accompagne du risque de plus de 6 fois [OR : 6.21(2.16-19.24), p-value : 0.000943], l’absence de l’HTA en cours ou antécédent est associé au risque d’environ 16 fois [OR : 15.8(4.46 -71.02), p-value : 0.0000706] et l’absence de rupture prématuré des membranes est lié au risque de faible complétude d’environ 15 fois [OR : 15.205071(5.072692- 52.2172) : p-value : 0.0000038]. La faible complétude du partogramme est également associée aux déterminants organisationnels tels que le manque de recyclage du personnel sur l’usage du partogramme avec le risque plus de 6 fois [OR: 6.21(2.165344-19.2482), p-value: 0.000943] et la rupture de stock en fiches de partogramme imprimées avec le risque d’environ 15 fois [OR: 15.205071(5.072692 52.2172), pvalue: 0.0000038]. Les caractéristiques individuelles des prestataires ne sont pas déterminantes face à la faible complétude du partogramme.
Mots-clés: Déterminant, faible complétude, partogramme, prestataires.
Abstract: Introduction: The partogram is an indispensable tool in the management of childbirth. It enables the timely reduction and detection of complications in the parturient and/or the fetus. However, low completion rates are reported worldwide. Thus, the specific objectives of the study were to 1) Determine the level of partogram completeness within the Wellness Clinic Medical Center; 2) Identify the medico-obstetric characteristics of parturients in relation to low partogram completeness; 3) Identify the individual provider factors associated with low partogram completeness; 4) Determine the organizational characteristics associated with low partogram completeness. Methodology: An exhaustive sample of 11 providers was drawn and 289 records of deliveries drawn by systematic random sampling. Data collection was based on a questionnaire survey and documentary analysis. Data were tabulated and cleaned in Excel before being imported into R for analysis. Results: The completeness of the partogram remained low, with 30.4% correct filling. Poor completion was predominant in the cervicogram, at 32.2%. The low completeness of the partogram goes in the opposite direction to the presence of complications in parturients, with the absence of a history of stillbirth increasing the risk more than 6-fold [OR: 6.21(2.16-19.24), p-value: 0. 000943], the absence of current or previous hypertension is associated with a 16-fold risk [OR: 15.8(4.46 -71.02), p-value: 0.0000706] and the absence of premature rupture of membranes is associated with a 15-fold risk of low completeness [OR: 15.205071(5.072692- 52.2172) : p-value: 0.0000038]. Low completeness of the partogram was also associated with organizational determinants such as lack of staff retraining on the use of the partogram, with a risk of more than 6 times [OR: 6.21(2.165344-19.2482), p-value: 0.000943] and shortage of printed partogram cards, with a risk of around 15 times [OR: 15.205071(5.072692 52.2172), p-value: 0.0000038]. Individual provider characteristics were not a determining factor in the low completeness of the partogram. Conclusion: Significant efforts are still required to address the determinants of low partogram completeness, i.e. negligence in partogram completeness due to the absence of apparent complications in parturients (absence of history of stillbirth, absence of current or previous hypertension, absence of premature rupture of membranes), non-recycling in favor of providers, and shortage of printed partogram in the care unit.
Keywords: Determinant, low completeness, partogram, providers.
Introduction
Le partogramme est un outil de gestion de travail d’accouchement. Il est fait sur une feuille tracée, facilitant l’enregistrement graphique des progrès du travail d’accouchement et des principales données sur l’état de la mère et du fœtus. L’analyse graphique de la progression de l’accouchement a été développée en 1954 par Friedman, avec le but de dépister précocement les anomalies du travail afin d’améliorer la prise en charge maternelle [1,2] Au niveau mondial, le partogramme était disponible dans 62,92% de maternités. Son utilisation était mauvaise dans 73,21% des maternités. Les taux de conformité globale des différents paramètres de surveillance étaient faibles soit 52,76%, la conformité par rapport au moment de remplissage, la surveillance des paramètres maternels, fœto-annexiels, du post partum et de la prise de décision étaient faible ou inférieurs à 60% selon les critères dans le référentiel établis. Enfin, pour les prestataires, à la base de cette faible et/ou mauvaise utilisation du partogramme, on constate un manque de maitrise de l’outil, la multiplicité des modèles, la rupture et le manque de formation [3] En Europe les déterminants de la faible complétude du partogramme résident dans le non-respect du temps de la complétude, le non suivi par les prestataires de santé et souvent la rupture de stock et une mauvaise élaboration de service ou du programme de maternité et le manque de formations sur le partogramme [4,5] En France, l’uniformité absolue du partogramme est surtout théorique, son contenu dans la forme et dans le fond varie considérablement selon les équipes. On remarque qu’il n’existe pas de texte réglementaire déterminant précisément les informations obligatoires devant figurer sur le partogramme, alors que, le Décret n°92.329 du 30 mars 2021 relatif au dossier médical mentionne qu’il y a une faible complétude du partogramme [6] En Amérique, des données rendues disponibles sur cette thématique montrent que la mortalité maternelle est associée à une faible utilisation du partogramme. Cet indicateur est aussi le reflet d’une grande disparité entre les pays [7, 9,10]. Au Burundi, une détermination de la faible complétude du partogramme est démontré dans une étude sur la perception du partogramme, un des médecins interviewés a répondu comme suit : « avec beaucoup d’années d’expérience on peut suivre un travail d’accouchement même si on ne le suit pas sur un partogramme » [12]. En Tunisie les déterminants de faible complétude du partogramme est démontré dans une étude sur l’évaluation de la conformité de la tenue du partogramme dans la maternité Tunisienne : les éléments suivant sont dus à la non complétude du partogramme notamment travail prolongé, les soins obstétricaux et néonatals d’urgence [13]. Au Mali, une étude montre ce qui détermine un faible taux de la complétude du partogramme c’est vulgarisation de la fiche, la multitude des femmes dans la salle de travail et souvent aussi la négligence [14]. En RDC, les données sur la complétude du partogramme sont insuffisamment rapportées, à l’exception des quelques provinces qui en font des rapports. En province de la Tshopo par exemple, une étude sur l’évaluation du partogramme en milieu rural a montré que les taux de complétude étaient moins de 50% avec comme causes le manque de formation du personnel sur l’utilisation du partogramme et la surcharge du travail du personnel ainsi que la non qualification des prestataires [15]. Au Kongo-central, une étude menée dans les maternités de Kisantu auprès de 62 infirmières en provenance de 3 formations sanitaires sur les connaissance et observance de la complétude du partogramme, avait révélé une faible complétude ; l’ouverture du partogramme à l’arrivée de la parturiente est faite dans 50% de cas, alors que la bonne complétude est réalisée 33%. La moyenne de connaissance du partogramme est de 20,3 % indiquant des connaissances faibles parmi des infirmières détentrices des brevets (24,2 %), des diplômées de base (37,1 %) et des graduées (38,7 %) avec une ancienneté professionnelle variant entre 4 à 26 ans [16]. Au Nord-Kivu, les problèmes de la faible complétude du partogramme dans le service de maternité représentent un défi dans les hôpitaux de la province du au non suivi des prestataires de santé et qui cause plusieurs accidents au cours du travail d’accouchement avec un taux de 46.9% [17]. Dans la ville de Goma, peu d’informations sont publiées quant à l’utilisation du partogramme et sa complétude. Le Centre Hospitalier Wellness Clinic, est un établissement sanitaire plus fréquenté par les femmes enceintes et enregistre un nombre considérable d’accouchements, mensuellement. Les différents rapports annuels de la zone de santé de tutelle, relèvent que, le taux de complétude des partogrammes au sein de cet ébahissement sanitaire est d’environ 30%, traduisant une faible complétude des partogrammes et motive notre recherche. Importance du partogramme : le partogramme est un outil indispensable dans la gestion de la parturiente, l’accouchement en période post partum immédiat. Son importance se traduit par le fait qu’il est un document de communication, document de décision, document médico-légal et un support de référence pour l’enregistrement. C’est un document de communication entre-professionnels dans la salle dite de naissance (sage femmes, médecins obstétriciens, anesthésistes, pédiatres, infirmières, étudiants), il est témoin fidèle et objectif de l’évolution du travail d’accouchement. C’est un document de décision, de présentation visuelle des informations cliniques qui facilite l’analyse de la progression du travail, à tout moment et par tous les membres de l’équipe. Le partogramme permet de vérifier la normalité du travail et de dépister de façon précoce toute anomalie. Le partogramme est un outil de conduite de travail qui améliore la qualité de la prise en charge maternelle et fœtale. L’obstétrique est une discipline à haut risque médico-légal, le partogramme est le support principal d’expertise du dossier obstétrical en responsabilité médicale, il est aussi un support de référence et d’évaluation des pratiques professionnelles. Le partogramme à un intérêt capital, lorsqu’il est bien tenu à temps opportun, entre autres, outil de travail simple, efficace et peu coûteux, standardise la prise en charge du travail d’accouchement, permet une surveillance horaire des paramètres du travail d’accouchement ainsi que le dépistage précoce des dystocies, indique le moment de la prise de décision, permet un accouchement avec un maximum de confort pour la mère et un minimum d’agression pour le fœtus, sécurise les prestataires et indiquer à partir de quel moment il convient d’orienter la parturiente vers un autre niveau de soins, pour les formations sanitaires de base. Le mode d’enregistrement du partogramme d’une parturiente comporte, le nom et la qualification de l’agent à l’accueil, de la parturiente comportant son nom de famille, son âge, son adresse, ses antécédents obstétricaux et le nom du mari, l’identité, la date et l’heure d’entrée, le motif, la date et l’heure du début de travail, des informations sur les antécédents et l’état physique de la mère, les facteurs de risque (taille, hémorragie, âge de la grossesse, le nombre de CPN faites, dernier accouchement par césarienne, présentation du fœtus, l’issue néonatale du dernier enfant. Il contient aussi les données cliniques, tels que, l’état général, la température, le pouls, la tension artérielle, l’appréciation de la hauteur utérine, l’analyse des contractions utérines (fréquence et intensité), l’appréciation de la poche des eaux, une courbe de dilatation du travail (l’horaire de chaque examen est noté précisément en fonction de la progression du travail), le nom de l’accoucheuse, la date, l’heure, le mode d’accouchement, le sexe, le poids et le score d’Apgar de l’enfant, la surveillance de l’accouchée (saignement, globe de sécurité, pouls, tension artérielle et la température). Dans tous les cas, le partogramme présente certaines limites : il est destiné à la surveillance et à la conduite du travail d’accouchement seulement, ne permet pas d’identifier les autres facteurs qui pourraient être présents avant le début du travail et exclut toute complication survenue au cours de la grossesse et dont la nature nécessite une intervention immédiate. Pour tenir le partogramme, certains principes sont scrupuleusement à observer : la phase active du travail commence lorsque la dilatation du col atteint 3 cm, la phase de latence du travail ne devrait pas durer plus de 8 heures, pendant la phase active le rythme de la dilatation du col ne devrait pas être inférieur 1cm/heure, l’intervalle de 4 heures entre le ralentissement du travail et le moment où il est nécessaire d’intervenir n’est sans doute pas de nature à mettre en danger la vie du fœtus ou la mère et éviter des interventions injustifiées, il faut éviter de multiplier des touchers vaginaux et se borner au minimum voulu pour la sécurité (le nombre recommandé est de 1 toutes les 4 heures), les sages-femmes et les autres personnes qui assistent les patientes peuvent éprouver des difficultés à tracer elles-mêmes les lignes d’alerte et d’action et il vaut mieux utiliser un partogramme dans lequel ces lignes sont déjà tracées bien que le trop grand nombre de lignes puisse être de nature à accroître la confusion. Le partogramme est essentiellement une représentation graphique des étapes du travail par rapport au temps passé (en abscisse), il est divisé en 3 éléments : la progression du travail, l’état du fœtus et l’état de la mère. La progression du travail est mesurée en fonction de la dilatation du col utérin et répartie en phases : phase de latence qui va du début du travail jusqu’au moment où la dilatation atteint 3cm, phase active, c’est lorsque la dilatation a atteint 3cm. Chez 90% environ des primigestes, le col se dilate au rythme de 1cm par heure ou plus vite encore dans la phase active, la ligne d’alerte qui va de 3 à 10 cm représente le rythme de dilatation du col et la ligne d’action est située à 4 heures de distance de la ligne d’alerte. Il existe trois zones d’accouchement : zone normale d’accouchement, zone de vigilance et d’action.
|
Phase de travail à l’arrivée : phase de latence phase active dilatation complète |
||||||||||||||
|
Temps écoulé depuis l’arrivée (en heure) |
0 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
11 |
12 |
Traitement maternel prévu |
|
Temps depuis la rupture des membranes (en h) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Temps depuis le début du travail (en h) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Saignement vaginal (0-+++) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Nbre de contraction en 10 minutes |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Durée des contractions (en secondes) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Bruits du cœurs fœtal (battements/minute) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Température (axillaire) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Pouls (battements/minute) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Tension artérielle (systolique/ diastolique) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Diurèse (en ml) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Dilatation du col (en cm) |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Affectation |
Heure d’apparition |
Traitement et soins autres que les soins de soutien normaux |
||||||||||||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Si la femme est évacuée pendant le travail ou l’accouchement, noter l’heure et expliquer pourquoi : |
||||||||||||||
Figure n° 1 : surveillance de la phase de latence (<4cm)
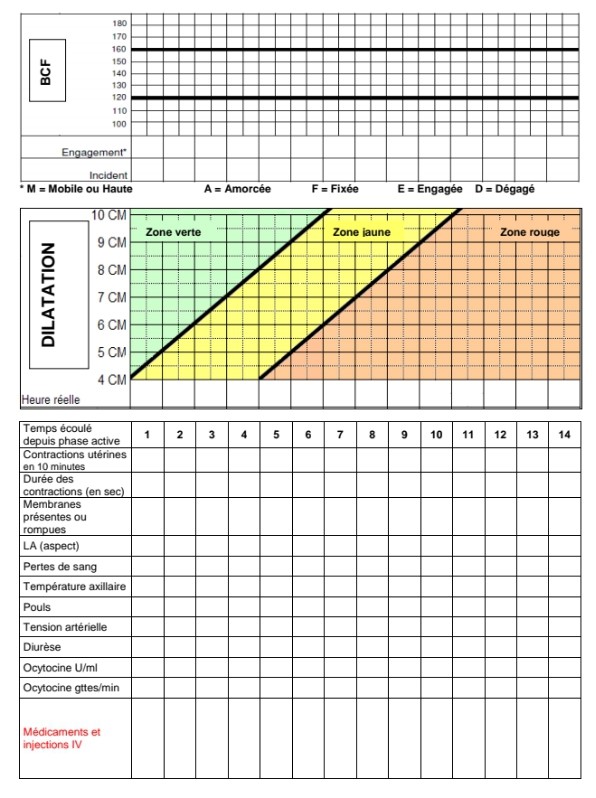 Figure n°2 : surveillance de la phase active (≥4cm)
Figure n°2 : surveillance de la phase active (≥4cm)
Matériel et méthodes
L’étude est retro-transversale à visée analytique, menée à la maternité du Centre Hospitalier Wellness Clinic de Goma, province du Nord-Kivu en RDC, considérant 11 prestataires des soins de santé affectés à la maternité et 1167 protocoles des partogrammes, de six derniers mois de l’année 2024. Un échantillonnage exhaustif concerne tous les prestataires des soins de santé à la maternité et 289 protocoles des partogrammes, ont été tirés au hasard systématiquement, en utilisant la formule de Lunch.
|
𝑁(𝑍²) × 𝑃 × (1 − 𝑃) 𝑛 = 𝑁(𝑑²) + 𝑍² × 𝑃(1 − 𝑃) |
n : Taille de l’échantillon
N : Nombre des dossiers des accouchées
P : Proportion liée à la caractéristique à étudier. Cette proportion étant inconnue, la valeur de 50% a été retenue soit 0.5
(1-p) : q : Proportion liée à la caractéristique non étudiée. Elle est aussi de 1-0.5=0.5.
d : marge d’erreur dont la valeur est de 5% si l’intervalle de confiance est de 95% Z : Coefficient. Si l’intervalle de confiance est 95%, la valeur de Z est de 1,96.
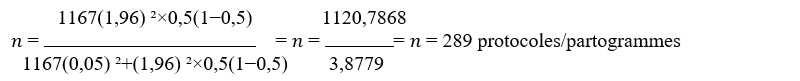 Résultats
Résultats
Tableau I. Niveau de complétude des partogrammes
|
Variables/Modalités |
Effectif |
Pourcentage |
|
Faible complétude |
|
|
|
Non |
88 201 |
30.4 |
|
Oui |
69.6 |
|
|
Eléments mal complétés |
|
|
|
Admission et Cervicogramme |
89 24 |
30.8 |
|
Admission et accouchement |
8.3 |
|
|
Admission et phase de latence |
18 |
6.2 |
|
Admission et surveillance du BCF |
5 |
1.7 |
|
Admission et surveillance post partum |
15 |
5.2 |
|
Cervicogramme (BCF) |
93 |
32.2 |
|
Phase de latence et Cervicogramme |
20 |
6.9 |
|
Surveillance post-partum |
25 |
8.7 |
|
Prestataires ayant rempli le partogramme |
|
|
|
Infirmier(ère) |
193 96 |
66.8 |
|
Sage-femme |
33.2 |
|
|
Total |
289 |
(100%) |
Le niveau de complétude de partogramme est de 30,4% contre 69,6% indiquant le faible niveau de complétude. Les éléments mal complétés sont majoritairement le Cervicogramme à 32,2% ou le Cervicogramme combiné à l’admission avec 30,8%, ensuite la surveillance du post partum à 8,7% suivie de l’admission couplée à l’accouchement avec 8,3%. S’agissant du prestataire ayant rempli la fiche du partogramme, 66,8% de ces fiches sont remplis par les infirmier (ère)s contre 33,2% remplis par les prestataires sages-femmes.
Tableau II. Facteurs médico-obstétricaux
|
Variables/Modalités |
Effectif |
Pourcentage |
|
Gestité |
|
|
|
[1-5[ |
154 |
53.3 42.9 |
|
[5-10[ |
124 |
|
|
[10-15] |
11 |
3.8 |
|
Antécédents de Mort-nés |
|
|
|
Non |
244 |
84.4 15.6 |
|
Oui |
45 |
|
|
HTA ou Antécédents de HTA |
|
|
|
Non |
255 |
88.2 11.8 |
|
Oui |
34 |
|
|
Rupture prématuré (ou intempestive) des membranes |
|
|
|
Non 246 |
85.1 14.9 |
|
|
Oui 43 |
||
|
Total 289 |
100 |
|
La majorité des accouchées sont de geste variant entre 1 et 5 avec 53,3% suivies de celles dont la gestité varie entre 5 et 10 avec 42,9%. Les antécédents de mort-nés prévalent à 15,6% contre 84,4% ; les accouchées hypertendues ou avec antécédents d’hypertension s’élèvent 11,8% contre 88,2% et enfin, la rupture prématurée ou intempestive des membranes lors du travail d’accouchement représentant 14,9% contre 85,1% ;
III. Association entre la faible complétude avec les antécédents de mort-nés, HTA ou son
|
Faible complétude du partogramme |
|||||
|
Variables/Modalités |
Oui (201) |
Non (88) |
Total (289 |
OR (IC95%) |
p-value |
|
HTA ou Antécédents HTA |
25.6 (8.66, 75.66) |
<0.001 |
|||
|
Non |
197 (77%) |
58 (23%) |
255 (100%) |
||
|
Oui |
4 (12%) |
30 (88%) |
34 (100%) |
||
|
Antécédents de mort-nés |
17.5 (7.68, 39.90) |
<0.001 |
|||
|
Non |
193 (79%) |
51 (21%) |
244 (100%) |
|
|
|
Oui |
8 (18%) |
37 (82%) |
45 (100%) |
|
|
|
Rupture prématurée ou intempestive des membranes |
23.58 (9.43, 58.9) |
<0.001 |
|||
|
Non |
195 (79%) %) 246 (100%) |
51 (21%) |
246 (100%) |
|
|
|
Oui |
6 (14%) |
37 (86%) |
43 (100%) |
|
|
La complétude du partogramme est associée statistiquement au fait que la parturiente est hypertendue ou en a les antécédents, aux antécédents de mort-né et à la rupture prématuré ou intempestive des membranes. Ainsi l’absence de ces antécédents est en relation statistiquement significative avec la faible complétude du partogramme avec les risques respectifs de plus de 25 fois [OR : 25.6 (8.66, 75.66) p-value : <0.001] ; 17 fois [OR : 17.5 (7.68, 39.90) p-value : <0.001] et 24 fois [OR : 23.58 (9.43, 58.9) : p-value : <0.001].
Tableau IV. Association entre la faible complétude du partogramme avec la Gestité
|
. y. |
Group1 |
Group2 |
p |
p.adj |
p.format |
p.signif |
Method |
|
<chr> |
<chr> |
<chr> |
<dbl> |
<dbl> |
<chr> |
<chr> |
<chr> |
|
Geste |
Oui |
Non |
0.00065 |
0.00065 |
0.00065 |
*** |
Wilcoxon |
Le tableau IV et de la figure I mettent en évidence une complétude du partogramme qui varie en fonction de la gestité. Ainsi, plus la gestité augmente, moins le partogramme est complété [P-value : 0.00065].

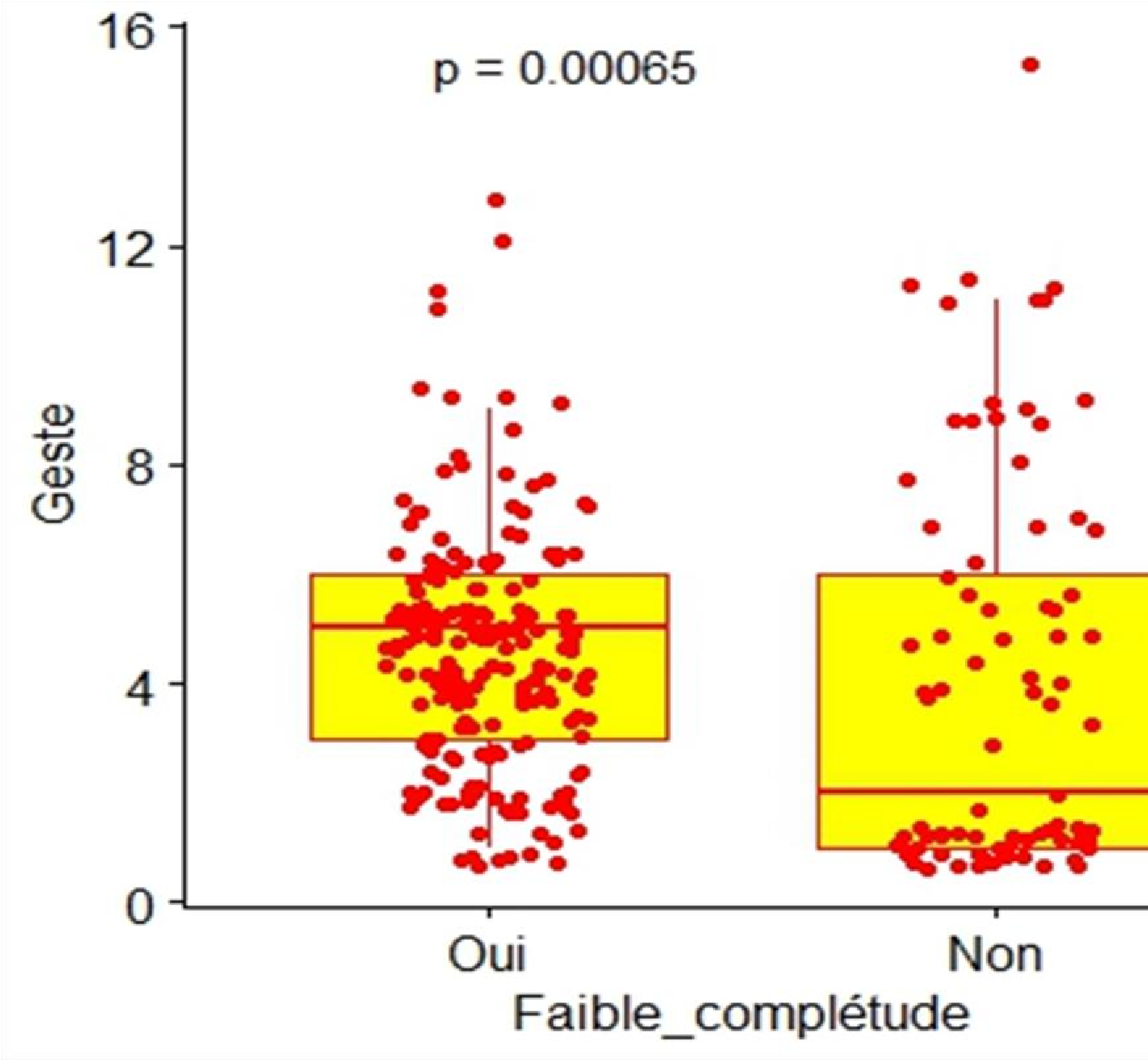

Figure n° «
. : 3Comparaison des Moyenne par Diagramme en moustaches
V. Déterminants médico-obstétricaux de la faible complétude du partogramme
|
Variables |
OR[IC 95%] |
P-value |
|
Geste |
0.876763(0.756828 -1.0100) |
0.071956 |
|
Antécédents de mort-né_Non |
6.214888 (2.165344-19.2482) |
0.000943 *** |
|
HTA en cours sou son antécédent_Non |
15.805496 (4.469817-71.0256) |
0.0000706*** |
|
Rupture prématuré des Membranes_Non |
15.205071(5.072692- 52.2172) |
0.0000038*** |
Le tableau V indique qu’après analyse multivariée par régression logistique multiple, la faible complétude du partogramme va dans le sens inverse de la présence des complications chez les parturientes, notamment : l’absence des antécédents de mort-nés avec le risque de plus de 6 fois [OR:
6.21(2.16-19.24), p-value : 0.000943], l’absence de l’HTA en cours ou son antécédent avec le risque d’environ 16 fois [OR : 15.8(4.46 -71.02), p-value : 0.0000706] et l’absence de rupture prématuré des membranes dont le risque de faible complétude du partogramme s’élève à 15 fois [OR : 15.205071( 5.072692- 52.2172) : p-value : 0.0000038]
Tableau VI. Facteurs individuels des prestataires répondants
|
Variables/Modalités |
Effectif |
Pourcentage |
|
Age |
|
|
|
20 -30ans |
3 |
27,3 63,6 |
|
31 – 40ans |
7 |
|
|
41 et plus |
1 |
9,1 |
|
Sexe |
|
|
|
Masculin |
10 |
90,9 9,1 |
|
Féminin |
1 |
|
|
Ancienneté |
|
|
|
1 à 2 ans |
2 |
18,2 72,7 |
|
3 à 4ans |
8 |
|
|
5ans et plus |
1 |
9,1 |
|
Formation de base des enquêtés |
|
|
|
A2 |
2 |
18,2 81,8 |
|
A1 |
9 |
|
|
Fonction des enquêtés |
|
|
|
Infirmier (ère) |
9 |
81,8 18,2 |
|
Sage-femme |
2 |
|
|
Total |
11 |
100 |
Ce tableau VI montre que les enquêtés ont majoritairement l’âge compris entre 31-40 ans soit 63,6% suivis de la tranche d’âge de 20-30 ans avec 27,3%, indiquant que les prestataires en service de maternité sont quasiment plus jeunes ; le sexe masculin prédomine à 90,9% au détriment du sexe féminin avec 9,1% ; l’ancienneté en service est de 3-4 ans dans la majorité de cas soit 72 ;7% ; 81,8% des infirmiers ont un niveau A1 et la majorité des prestataires affectés en service de maternité est infirmier avec 81,8% contre 18,2% de sages-femmes.
VII. Facteurs socio-organisationnels
|
Variables/Modalités |
Effectif |
Pourcentage |
|
Disponibilité du partogramme normé |
||
|
Non |
8 |
72,7 27,3 |
|
Oui |
3 |
|
|
Manque de recyclage sur le partogramme |
||
|
Oui |
6 |
54,54 |
|
Non |
5 |
45,46 |
|
Surcharge des prestataires |
||
|
Oui |
7 |
63, 63 36,37 |
|
Non |
4 |
|
|
Raisons de surcharge |
|
|
|
PEC des accouchées |
2 |
18,2 27,2 |
|
Plusieurs fiches à compléter |
3 |
|
|
Surveillance des parturientes |
2 |
18,2 |
|
Estiment ne pas être surchargés |
4 |
36,4 |
|
Rupture en partogrammes imprimés |
|
|
|
Oui |
7 |
81,80 18,2 |
|
Non |
4 |
|
|
Existence du système de prompt suivi par la hiérarchie |
||
|
Non 4 |
36,3 63,7 |
|
|
Oui 7 |
||
|
Total 11 |
100 |
|
L’absence des partogrammes est à 72,7% contre 27,3%, le manque de recyclage du personnel sur le partogramme 54,54% contre 45,46% ; la surcharge du personnel à 63,63% contre 36,37% ; la rupture parfois des fiches de partogrammes imprimées à 81,80% contre 18,2 ainsi que l’absence du système de prompt suivi de complétude du partogramme à 63,7% contre 36,3%.
Tableau VIII. Association entre les facteurs individuels des prestataires et la faible complétude du partogramme
|
|
Faible complétude du partogramme |
|
|
||
|
Variables/Modalités |
Oui (6) Non (5) Total (11) |
OR(IC95%) |
p-value |
||
|
Ancienneté |
0.056228 |
||||
|
NA |
|||||
|
1 à 2 Ans |
1(50%) |
1(50%) |
2(100%) |
||
|
3 à 4 Ans |
4(50%) |
4(50%) |
8(100%) |
|
|
|
5 et plus |
1(100%) |
0(0%) |
1(100%) |
|
|
|
Formation de base |
0.80 (0.04, 17.20) |
0.88651 |
|||
|
A2 |
1 (50%) |
1(50%) |
2 (100%) |
|
|
|
A1 |
5 (55.5%) |
4 (44.5%) |
9 (100%) |
|
|
|
Fonction du prestataire |
1.25 (0.06, 26.87) |
0.88669 |
|||
|
Infirmier |
5 (55.5%) |
4 (44.5%) |
9 (100%) |
|
|
|
Sage-femme |
1 (50%) |
1 (50%) |
2 (100%) |
|
|
Le tableau VIII indique que la complétude du partogramme ne varie pas en fonction du nombre d’années d’ancienneté des prestataires [p-value : 0.056228] ; de la formation de base [OR : 0.80 (0.04, 17.20), p-value : 0.88651] ainsi que la fonction du prestataire [OR : 1.25 (0.06, 26.87), p-value : 0.88669] conformément au seuil de significativité 𝞪=5%. Ces résultats indiquent également que les risques de faible complétude avec la formation du niveau A2 à l’opposé du niveau A1 ainsi que la fonction « infirmier » à l’opposé de « sage-femme » sont proches de 1, chiffre qui montre une neutralité conformément aux Intervalles de confiance à 95% respectifs qui excluent tout risque.
IX. Relation entre les facteurs socio-organisationnels et la faible complétude du partogramme
|
Faible complétude du partogramme |
|
|
|||
|
Variables/Modalités Oui (6) Non (5) Total (11) |
OR(IC95%) |
p-value |
|||
|
Disponibilité du partogramme normé |
3.3 (0.20- 54.53) |
0,545 |
|||
|
Non 5(62,5%) 3(37,5%) 8(100%) |
|
|
|||
|
Oui 1(33,3%) 2(66,7%) |
3(100%) |
|
|||
|
Manque de recyclage sur le partogramme |
20 (1.81- 399.1) |
0,021 |
|||
|
Oui |
5 (83,3%) |
1(16,7%) |
6 (100%) |
|
|
|
Non |
1 (20%) |
4 (80%) |
5 (100%) |
|
|
|
Surcharge des prestataires |
1.3 (0.11- 15.70) |
0,819 |
|||
|
Oui |
4 (57,1%) |
3 (42,9%) |
7 (100%) |
|
|
|
Non |
2 (50%) |
2 (50%) |
4 (100%) |
|
|
|
Rupture de stock en partogrammes imprimés |
7.50 (1.46- 122.7) |
0,012 |
|||
|
Oui 5 (71,4%) 2 (28,6%) |
7 (100%) |
|
|
||
|
Non 1 (25%) 3 (75%) |
4 (100%) |
|
|||
|
Existence du système de prompt suivi par la hiérarchie |
4 (0.27-60.3) |
0,294 |
|||
|
Non 3 (79%) 1 (21%) 4 (100%) |
|
|
|||
|
Oui 3 (14%) 4 (86%) 7 (100%) |
|
||||
Il y a une relation statistiquement significative entre le manque du recyclage du personnel sur le partogramme avec la faible complétude du partogramme [OR : 20 (1.81- 399.1), p-value : 0.021]. De même, la rupture en stock des fiches de partogrammes imprimés influence sa faible complétude [OR : 7,5 (1.46-122.7), p-value : 0.012]. Par contre, la surcharge du personnel [OR : 1.3 (0.11- 15.70), p-value : 0.819], l’absence du système de suivi [OR : 4 (0.27- 60.3), p-value : 0.294] et la disponibilité du partogramme normé [OR :3.3 (0.20-54.5), p-value : 0.545] ne se sont pas révélés statistiquement significatifs face à la faible complétude du partogramme.
Tableau X. Déterminants socio-organisationnels de la faible complétude du partogramme
|
Variables |
OR(IC 95%) |
P-value |
|
Manque de recyclage sur le partogramme |
6.214888 [2.165344-19.2482 ] |
0.000943 *** |
|
Rupture de stock en fiche de Partogrammes |
15.205071 [5.072692 52.2172] |
0.0000038*** |
L’analyse multivariée par régression logistique multiple, la faible complétude du partogramme est associée au manque de recyclage du personnel sur le partogramme avec un risque de plus de 6 fois [OR : 6.21([2.165344-19.2482), p-value : 0.000943] et la rupture de stock en fiches de partogrammes imprimées avec le risque d’environ 15 fois [OR : 15.205071(5.072692
52.2172), p-value : 0.0000038].
Discussion
L’étude porte sur la faible complétude des partogrammes. Le partogramme est l’enregistrement graphique des progrès du travail et des principales données sur l’état de la mère et du fœtus. Il permet la détecter précocement des anomalies du travail, facilite la prise de décision à temps opportun, la communication entre les prestataires de santé et améliore la prise en charge maternelle et fœtale. Elle est rétrospective-transversale à visée analytique, menée à la maternité du Centre Hospitalier Wellness Clinic de Goma, province du Nord-Kivu en RDC, considérant 11 prestataires des soins de santé affectés à la maternité et 1167 protocoles des partogrammes, de six derniers mois de l’année 2024. Un échantillonnage exhaustif concerne tous les prestataires des soins de santé à la maternité et 289 protocoles des partogrammes, ont été tirés au hasard systématiquement, en utilisant la formule de Lunch. Les résultats relèvent que, le niveau de complétude du partogramme est de 30,4% contre 69,6% ce qui traduit la faiblesse dans sa complétude. Les éléments mal complétés sont majoritairement le Cervicogramme à 32,2% ou le Cervicogramme combiné à l’admission avec 30,8%, ensuite la surveillance du post partum à 8,7% suivie de l’admission couplée à l’accouchement avec 8,3%. Les partogrammes sont remplis majoritairement par les prestataires infirmiers (ères) à 66,8% contre 33,2% remplis par les prestataires sages-femmes. L’étude révèle que les fiches de partogrammes sont remplies chaque fois qu’il y a un travail d’accouchement, ce qui est un aspect positif dans la conduite des accouchements au sein du CH Wellness Clinic. Cependant, le problème réside dans la complétude de tous les paramètres où la complétude se réalise à seulement 30,4% de cas, ce qui est aberrant. En outre, il est constaté que les prestataires sages-femmes sont minoritaires comparativement aux infirmiers ayant fait les soins généraux. La faible complétude du partogramme est associée statistiquement au fait que la parturiente est hypertendue ou en a les antécédents, aux antécédents de mort-né et à la rupture prématuré ou intempestive des membranes. Ainsi, l’absence de ces antécédents est en relation statistiquement significative avec la faible complétude du partogramme avec les risques respectifs de plus de 25 fois [OR : 25.6 (8.66, 75.66) p-value : <0.001] ; 17 fois [OR : 17.5 (7.68, 39.90) p-value : <0.001] et 24 fois [OR : 23.58 (9.43, 58.9) : p-value : <0.001]. La complétude du partogramme ne varie pas en fonction de l’ancienneté des prestataires [p-value : 0.056228] ; de la formation de base [OR : 0.80 (0.04, 17.20), p-value : 0.88651] ainsi que la fonction du prestataire [OR : 1.25 (0.06, 26.87), p-value : 0.88669] conformément au seuil de significativité 𝞪=5%. Ces résultats indiquent également que les risques de faible complétude avec la formation du niveau A2 à l’opposé du niveau A1 ainsi que la fonction « infirmier » à l’opposé de « sage-femme » sont proches de 1, montrant ainsi une neutralité conformément aux intervalles de confiance à 95% respectifs qui excluent tout risque. La faible complétude du partogramme est associée statistiquement au manque et/ou faible recyclage du personnel sur l’usage du partogramme [OR : 20 (1.81, 399.1), p-value : 0.021], la rupture en stock des fiches de partogrammes[OR : 7.5 (1.25, 255.7), p-value : 0.012] alors que pas de lien avec la surcharge du personnel [OR : 1.3 (0.11, 15.70), p-value : 0.819], l’absence du système de suivi [OR : 4 (0.27, 60.3), p-value : 0.294] et la disponibilité du partogramme normé [OR :3.3 (0.20, 54.5), p-value : 0.545].
Références
- Agence Nationale d’Accréditation et d’Evaluation en Santé. Évaluation des pratiques professionnelles dans les établissements de santé : Évaluation de la qualité de la ténue du partogramme [Internet]. ANAES ; 2000. Disponible sur: https://www.hassante.fr/upload/docs/application/pdf/partogramme.pdf
- Limam M, Zedini C,Ghardallou ME,Mellouli M, Bougmiza I, Sahli J, Khairi H, Mtiraoui A, Ajmi TN. Evaluation de la tenue du partogramme dans une maternité universitaire. Pan Afr Med J [Internet]. 6 sept 2015[cité31mars2025];21(99).Disponible sur : https://www.panafricanmed-journal.com//content/article/21/99/full
- Cartmill RS, Thornton JG. Effect of presentation of partogram information on obstetric decisionmaking. Lancet Lond Engl. 20 Juin 1992;339(8808):1520‑2.
- Mukherjee S, M R, V MK. Partograph: an important tool in managing labour! Int J Reprod Contracept Obstet Gynecol [Internet]. 27 sept 2021 [cité 31 mars 2025] ;10(10): 3770‑4. Disponible sur: https://www.ijrcog.org/index.php/ijrcog/article/view/10859
- Légifrance. Décret n°92-329 du 30 mars 1992 relatif au dossier médical et à l’information des personnes accueillies dans les établissements de santé publics et privés et modifiant le code de la santé publique (deuxième partie : Décrets en Conseil d’Etat) – Légifrance [Internet]. 1992 [cité 31 mars 2025]. Disponible sur : https://www.legifrance.gouv.fr/loda/id/JORFTEXT000000357021
- Organisation panaméricaine de la Santé. CD56/INF/14 – Plan d’action pour accélérer la réduction de la mortalité maternelle et les cas graves de morbidité maternelle : rapport final. 2018 [cité 31 mars 2025] ; Disponible sur: https://iris.paho.org/handle/10665.2/59932
- Camara S. Evaluation de l`utilisation du partogramme au Centre de Santé de Référence de la Commune V du District de Bamako [Internet] [Thesis]. Université de Bamako ; 2007 [cité 5 avr 2025]. Disponible sur: https://www.bibliosante.ml/handle/123456789/8156
- Fistula_Care. Améliorer l’utilisation du partogramme en Ouganda par le coaching et le tutorat [Internet]. USAID ;2012. Disponible sur: https://fistulacare.org/wp-content/uploads/pdf/technical-briefs/UgandaPartograph_FR.pdf
- Fistula_Care. L’historique du programme [Internet]. USAID. 2021 [cité 31 mars 2025]. Disponible sur: https://fistulacare.org/fr/about-fc/program-background/
- Diarra I, Camara S, Maiga MK. Evaluation de l’utilisation du partogramme à la maternité du Centre de Santé de Référence de la Commune V du District de Bamako. 2009 ;
- Mukundwa A, Harris L, Bazikamwe S, Busogoro JF, Oyerinde K. Perception des prestataires de soins sur l’utilisation du partogramme au Burundi. Pan Afr Med J [Internet]. 13 mai 2014 [cité 31 mars 2025] ;16(1). Disponible sur : https://www.ajol.info/index.php/pamj/article/view/103398
- Merzougui L, Marwen N, Barhoumi T, Ltaeifa AB, Hannachi H, Jaballah R, Fatnassi R. Évaluation de la conformité de la tenue du Partogramme dans une maternité Tunisienne : audit clinique ciblé. Pan Afr Med J [Internet]. 6 déc 2017 [cité 31 mars 2025] ;27(106). Disponible sur: https://www.panafrican-med-journal.com//content/article/27/106/full
- Mahamane Diarra. Evaluation du partogramme au Centre de Santé de Référence de la Commune CIV du District de Bamako [Internet]. [Bamako_Mali] : UNIVERSITE DES SCIENCES DES TECHNIQUES ET DES TECHNOLOGIES DE BAMAKO(U.S.T.T-B); 2020. Disponible sur: https://bibliosante.ml/bitstream/handle/123456789/4954/21M303.pdf?sequence=1
- Juakali SKV, Manga Okenge, Komanda Likwekwe, Maindo Alongo. Formation des prestataires sur le partogramme et pronostic materno-foetal dans un milieu rural en République démocratique du Congo. Kisangani Méd [Internet]. 2016 ;7(1) :243‑9. Disponible sur : https://kismed-unikis.org
- Kena KK, Mukuna NB, Nsimba NJ, Muamba KD. Connaissance et observance de la complétude du partogramme par les infirmières dans les maternités de Kisantu au Kongo-central, République Démocratique du Congo. Int J Innov Appl Stud. 2023 ;39(2):760‑5.
- Division Provinciale du Nord Kivu. Rapport annuel sur l’utilisation du partogramme au Nord Kivu. Goma: DPS-NK; 2019.
- Wellness Clinic. Archives du Centre Médical. Goma: Wellness Clinic; 2024.
- World Health Organization. Monitoring childbirth in a new era for maternal health [Internet]. 2020 [cité 5 avr 2025]. Disponible sur: https://www.who.int/news/item/15-12-2020-monitoringchildbirth-in-a-new-era-for-maternal-health
- Le Robert. Déterminant – Définitions, synonymes, prononciation, exemples | Dico en ligne
[Internet]. [s.d] [cité5 avr 2025]. Disponible sur: https://dictionnaire.lerobert.com/definition/determinant
- National Cancer Institute. Définition de « professionnel de santé » – Dictionnaire des termes relatifs au cancer du NCI – NCI [Internet]. 2011 [cité 5 avr 2025]. Disponible sur: https://www.cancer.gov/publications/dictionaries/cancer-terms/def/health-care-provider
- Bagayoko YK. L’utilisation du partogramme au Centre de Santé de Référence de la Commune VI du District de Bamako [Internet] [Thesis]. Université de Bamako ; 2009 [cité 5 avr 2025]. Disponible sur: https://www.bibliosante.ml/handle/123456789/8892
- Diakité L. Partogramme et pathologie dans la surveillance du travail d’accouchement à la maternité du Centre de Santé de Référence de la Commune IV du district de Bamako [Internet] [Thesis]. Université de Bamako ; 2008 [cité 5 avr 2025]. Disponible sur: https://www.bibliosante.ml/handle/123456789/8500
- Singh R, Agarwal M, Sinha S, Sinha HH, Anant M. Modified WHO Partograph in Labour Room: A Quality Improvement Initiative to Find Out Concerns, Challenges and Solutions. Cureus [Internet]. [Cité 5 avr 2025] ;14(10) : e30851. Disponible sur: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9622032/
- Philpott RH, Castle WM. Cervicographs in the management of labour in primigravidae. I. The alert line for detecting abnormal labour. J Obstet Gynaecol Br Commonw. juill 1972;79(7):592‑8.
- Issa TOGO. L’utilisation du partogramme au CSR de la commune V du District de Bamako [Internet]. [Bamako_Mali] : Université de Bamako ; 2006. Disponible sur: https://bibliosante.ml
- Aguissa A. L’utilisation du partogramme dans le centre de santé communautaire de Sabalibougou secteur I en Commune V du District de Bamako [Internet] [Thesis]. Université de Bamako ; 2008 [cité 5 avr 2025]. Disponible sur: https://www.bibliosante.ml/handle/123456789/8582
- Azandegbé N, Testa J, Makoutodé M. Évaluation de l’utilisation du partogramme au Bénin. Cah Détudes Rech Francoph Santé [Internet]. 1 oct 2004 [cité 5 avr 2025] ;14(4) :251‑5. Disponible sur: https://www.jle.com/fr/revues/san/e-docs/evaluation_de_lutilisation_du_partogramme_au_benin_264859/article.phtml?tab=texte
- Mabileau Claire. Évaluation de la qualité de la tenue du partogramme au CHU de Nantes : étude rétrospective sur 200 partogrammes manuscrits et informatiques en 2014 et comparaison avec deux études antérieures de 2007 et 2009 [Internet]. [Paris] : Université de Nantes ; 2015. Disponible sur : https://archive.bu.univ-nantes.fr/pollux/show/show?id=ef1415f9-6b61-4027ab59-59556c4bcf31

