Prise en charge nutritionnelle des nouveau-nés avec faible poids de naissance dans le service de néonatologie à l’Hôpital Général de Référence de Beni en zone de santé de Beni au Nord-Kivu, RD Congo
Nutritional Management of Newborns with Low Birth Weight in the Neonatology Department at the General Reference Hospital of Beni in the Beni Health Zone, North Kivu, DR Congo
Kambale Merusyahwa Daniel1, Kingombe Ohanga Emmanuel 2, Mwambusa Bacikenge Roy3, Ndungo Kitsamuli Josué1, Kahindo Syatolya Matambo Prosper 4, Kambale Mulagha Janvier 4, Kambale Bakalania Delvaux7, Kambale Mwaka Joseph6, Matiaba Binda Paul 5, Kakule Monzombo John6, Pissi Kabagambe Nsingoma6, Kambasu Muthahi David 1, Lisimo Abwa Hilaire9, Bailanda Mumbere Pascal7,10, Paluku Sabuni Louis 7
1. Institut Supérieur des Techniques Médicales Beni, République Démocratique du Congo
2. Institut Supérieur des Techniques Médicales Lodja, République Démocratique du Congo
3. Institut Supérieur des Techniques Médicales Nyangezi, République Démocratique du Congo
4. Institut Supérieur des Techniques Médicales d’Oicha, République Démocratique du Congo
5. Institut Supérieur des Techniques Médicales de Walikale, République Démocratique du Congo
6.Institut Superieur de Bassin du Nil, République Démocratique du Congo.
7. Université officielle de Semuliki de Beni, République Démocratique du Congo
8. Université officielle de Ruwenzori de Butembo, République Démocratique du Congo
9.Université de l’Uelé, République Démocratique du Congo
10.Centre hospitalier le rocher, République Démocratique du Congo
Co- auteur correspondant : drbailanda1@gmail.com
DOI: https://doi.org/10.53796/hnsj610/39
Identifiant de recherche scientifique arabe: https://arsri.org/10000/610/39
Volume (6) Numéro (10). Pages: 638 - 649
Reçu le: 2025-09-07 | Accepté le: 2025-09-15 | Publié le: 2025-10-01
Résumé: Introduction : Le faible poids de naissance (FPN), défini comme un poids inférieur à 2 500 g à la naissance pour une grossesse à terme, demeure un problème majeur de santé publique, particulièrement dans les pays à faibles ressources. Il constitue un facteur de risque important de morbidité et de mortalité néonatales, contribuant significativement à la mortalité infantile. Selon l’OMS, environ 20 millions de nourrissons naissent chaque année avec un faible poids de naissance, dont la majorité dans les pays en développement. La prise en charge nutritionnelle adéquate des nouveau-nés avec FPN est essentielle pour assurer leur survie, leur croissance harmonieuse et réduire les complications liées à la prématurité ou au retard de croissance intra-utérin. Matériel et méthodes : Notre étude était effectuée dans le service de néonatologie de l’Hôpital Général de Référence de Beni, en zone de santé de Beni au Nord-Kivu, en République Démocratique du Congo. Nous avions mené une étude rétrospective descriptive à visée analytique durant 12 mois soit du 1er Janvier au 31 Décembre 2024 sur un total de 98 cas admis dans le service de la néonatologie de HGR Beni d’une façon exhaustive. Résultats : 58% de l’échantillon étaient constitués du sexe féminin contre 42% du sexe masculin, Les éléments de prise en charge nutritionnelle , le nombre de repas médian par jour : 8 [6-8], p=0.001; quantité de lait par repas en ml : 10 [8-10], p=0.00002 ; quantité de lait consommé par repas en ml : 7 [5-8], p=0.0001 ; durée de séjour : 21 jours [16-18], p=0.002 ; gain de poids médian par jour : 3,4g[1,8- ; 60% des nouveau-nés avec faible poids étaient nourris exclusivement avec le lait ; 95% des nouveau-nés de faible poids de naissance sont sortis guéris contre 5% des cas de décès. Les enfants sortis vivants et guéris ont des quantités consommées plus élevées, stables et concentrées. Les enfants décédés ou transférés présentent des consommations plus faibles, avec une dispersion importante. Conclusion : cette étude met en évidence la nécessité de renforcer les infrastructures, la formation du personnel et le suivi post-hospitalisation pour améliorer la qualité globale de la prise en charge nutritionnelle et les perspectives de santé à long terme des nouveau-nés à faible poids de naissance à l’HGR de Beni.
Mots-clés: Prise en charge nutritionnelle, nouveau-nés, faible poids de naissance, HGR Beni.
Abstract: Introduction: Low birth weight (LBW), defined as a birth weight less than 2,500 g, remains a major public health problem, particularly in low-resource countries. It constitutes a significant risk factor for neonatal morbidity and mortality, contributing significantly to infant mortality. According to the WHO, approximately 20 million infants are born with low birth weight each year, the majority of them in developing countries. Adequate nutritional care for LBW newborns is essential to ensure their survival and healthy growth, and to reduce complications related to prematurity or intrauterine growth restriction. Material and methods: Our study was carried out in the neonatology department of the Beni General Reference Hospital, in the Beni health zone in North Kivu, Democratic Republic of Congo. We conducted a descriptive retrospective study with analytical aims over 12 months, from January 1 to December 31, 2024, on a total of 98 cases admitted to the neonatology department of HGR Beni in a comprehensive manner. Results: 58% of the sample were female versus 42% male. Elements of nutritional care: median number of meals per day: 8 [6-8], p=0.000; quantity of milk per meal in ml: 10 [8-10], p=0.00002; quantity of milk consumed per meal in ml: 7 [5-8], p=0.0001; length of stay: 21 days [16-18], p=0.000; median weight gain per day: 3.4g[1.8-; 60% of newborns with low birth weight were fed exclusively with milk; 95% of newborns with low birth weight were discharged cured versus 5% of cases of death. Children discharged alive and cured have higher, stable and concentrated quantities consumed. Children who died or were transferred have lower consumption, with a significant dispersion. Conclusion: This study highlights the need to strengthen infrastructure, staff training, and post-hospitalization follow-up to improve the overall quality of nutritional care and the long-term health prospects of low-birth-weight newborns at the Beni Higher Regional Hospital.
Keywords: Nutritional care, newborns, low birth weight, Beni Higher Regional Hospital.
1.Introduction
Le faible poids de naissance (FPN), défini comme un poids inférieur à 2 500 g à la naissance, demeure un problème majeur de santé publique, particulièrement dans les pays à faibles ressources. Il constitue un facteur de risque important de morbidité et de mortalité néonatales, contribuant significativement à la mortalité infantile. Selon l’OMS, environ 20 millions de nourrissons naissent chaque année avec un faible poids de naissance, dont la majorité dans les pays en développement. La prise en charge nutritionnelle adéquate des nouveau-nés avec FPN est essentielle pour assurer leur survie, leur croissance harmonieuse et réduire les complications liées à la prématurité ou au retard de croissance intra-utérin. Cependant, dans de nombreux contextes hospitaliers, notamment en Afrique subsaharienne, cette prise en charge se heurte à plusieurs défis : manque de protocoles standardisés, insuffisance de ressources matérielles et humaines, faible implication des mères, ainsi qu’un suivi postnatal limité. À l’Hôpital Général de Référence, où l’on enregistre régulièrement des cas de nouveau-nés avec faible poids de naissance, la qualité de la prise en charge nutritionnelle reste peu documentée. On ignore dans quelle mesure les pratiques en vigueur respectent les recommandations internationales et nationales, et quels en sont les résultats réels sur la santé et la croissance de ces enfants [1].
En France, comme dans de nombreux pays européens, le faible poids de naissance (FPN), défini comme un poids inférieur à 2 500 g, demeure un enjeu majeur de santé néonatale. Selon les données de Santé publique France et du programme Euro-Peristat, environ 6 à 7 % des naissances concernent des nouveau-nés de faible poids. Cette condition constitue un facteur de risque important de morbidité et de mortalité néonatales, mais aussi de complications à long terme telles que les troubles de croissance, les retards neurodéveloppementaux et les maladies métaboliques à l’âge adulte. La France dispose de protocoles nationaux et de recommandations issues de sociétés savantes comme la Société Française de Néonatalogie (SFN) ou l’ESPGHAN (European Society for Paediatric Gastroenterology, Hepatology and Nutrition), qui préconisent une prise en charge nutritionnelle adaptée incluant l’allaitement maternel, l’utilisation de laits enrichis, la nutrition entérale et, dans certains cas, la nutrition parentérale. Malgré ces avancées, plusieurs défis persistent : une variabilité des pratiques selon les maternités et les services de néonatalogie ; une adhésion incomplète à l’allaitement maternel exclusif ; des inégalités d’accès à certains compléments nutritionnels ou suivis spécialisés et un suivi post-hospitalier parfois hétérogène en fonction des territoires [2].
Au Canada. Selon Statistique Canada et l’Agence de la santé publique du Canada, environ 6 à 8 % des naissances concernent des enfants présentant un faible poids. Le FPN est associé à une morbidité néonatale accrue, une vulnérabilité aux infections, des troubles de croissance, ainsi qu’à des risques de maladies chroniques à l’âge adulte, notamment le diabète de type 2, l’hypertension artérielle et les maladies cardiovasculaires. Le Canada dispose de protocoles cliniques bien établis (Société canadienne de pédiatrie, recommandations de Santé Canada) et d’infrastructures modernes pour la prise en charge des nouveau-nés à FPN : la nutrition parentérale précoce, l’alimentation entérale progressive, l’encouragement de l’allaitement maternel et le recours à des laits enrichis. Cependant, malgré ces ressources, plusieurs défis persistent : les disparités régionales et institutionnelles dans l’application des recommandations ; la variabilité dans l’accès et l’utilisation du lait maternel enrichi ou des suppléments nutritionnels ; le taux parfois insuffisant d’allaitement maternel exclusif, notamment dans certains groupes socio-économiques et le manque de suivi post-hospitalier uniforme, en particulier pour les familles vivant dans des régions éloignées ou autochtones [3].
En Chine. Selon les rapports de l’UNICEF et du Ministère chinois de la Santé, la prévalence du FPN est estimée entre 5 et 7 % au niveau national, avec des variations importantes selon les régions rurales et urbaines. Le FPN constitue un facteur de risque reconnu de mortalité néonatale, de retard de croissance postnatal, de troubles du développement neurocognitif et de maladies chroniques à l’âge adulte (syndrome métabolique, diabète, hypertension). Au cours des dernières décennies, la Chine a amélioré ses infrastructures de santé néonatale et mis en place des recommandations nationales inspirées de l’OMS concernant la prise en charge nutritionnelle des nouveau-nés à faible poids de naissance : promotion de l’allaitement maternel exclusif, recours à des laits enrichis, nutrition parentérale et entérale adaptées. Cependant, plusieurs défis persistent :les disparités régionales marquées entre grandes villes disposant d’unités néonatales modernes et zones rurales à ressources limitées ; l’adhésion insuffisante à l’allaitement maternel exclusif, notamment dans les zones urbaines où l’utilisation des préparations commerciales est fréquente ;le manque de formation et de protocoles uniformisés dans certains hôpitaux et le suivi postnatal parfois irrégulier, en particulier dans les régions à faible accessibilité sanitaire [4].
Aux Philippines, selon l’UNICEF et le Département philippin de la Santé, la prévalence du FPN est estimée entre 11 et 15 %, ce qui reste plus élevé que la moyenne mondiale. Le FPN est fortement associé à une mortalité néonatale élevée, à un risque accru de retard de croissance postnatal, de malnutrition, ainsi qu’à des troubles du développement cognitif et métabolique à long terme. Malgré les efforts du gouvernement philippin pour améliorer la santé maternelle et néonatale (programmes de nutrition prénatale, promotion de l’allaitement maternel exclusif, Baby-Friendly Hospital Initiative, recommandations de l’OMS), plusieurs défis persistent : les fortes disparités régionales entre zones urbaines et rurales, ainsi qu’entre régions riches et défavorisées ; le taux encore faible d’allaitement maternel exclusif malgré les politiques de promotion ;la dépendance aux préparations commerciales pour nourrissons, parfois coûteuses et inadaptées ;les ressources limitées dans certaines unités néonatales et le faible suivi post-hospitalier des enfants vulnérables dans certaines communautés [5].
En Égypte. Selon les données de l’UNICEF et du Ministère égyptien de la Santé, la prévalence du FPN est estimée à environ 12 %, un taux supérieur à la moyenne mondiale. Le FPN est l’un des principaux déterminants de la morbidité et de la mortalité néonatales, et il est associé à un risque élevé de retard de croissance, de troubles métaboliques et de maladies chroniques à l’âge adulte. L’Égypte a mis en place plusieurs stratégies pour améliorer la santé maternelle et néonatale : programmes de suivi prénatal, encouragement de l’allaitement maternel exclusif, développement des unités de soins intensifs néonatals (USIN), et adoption des recommandations de l’OMS en matière de prise en charge nutritionnelle. Cependant, des défis persistent :les inégalités régionales entre zones urbaines bien équipées et zones rurales ou désertiques moins dotées en infrastructures sanitaires ; le taux encore insuffisant d’allaitement maternel exclusif, concurrencé par l’usage croissant des préparations commerciales pour nourrissons ;la variabilité des pratiques médicales entre hôpitaux, parfois non conformes aux protocoles internationaux ;les limites dans le suivi post-hospitalier, en particulier dans les régions défavorisées [6].
Au Sénégal est estimée entre 11 et 13 %, un taux supérieur à la moyenne mondiale. Le FPN constitue l’un des principaux déterminants de la morbidité et de la mortalité néonatales, et il associé à des risques élevés de retard de croissance, de malnutrition, des troubles neurodéveloppementaux et de maladies chroniques à l’âge adulte. Malgré les efforts entrepris par le Sénégal dans le cadre de la Stratégie Nationale de Nutrition et de Survie de l’Enfant (PNN, PNDS), la prise en charge nutritionnelle des nouveau-nés à FPN demeure confrontée à plusieurs défis : les inégalités d’accès aux soins entre zones urbaines et zones rurales ; le faible taux d’allaitement maternel exclusif malgré les campagnes de sensibilisation ; les ressources limitées en équipements pour la nutrition parentérale et entérale dans certains hôpitaux ; la variabilité dans l’application des protocoles de prise en charge entre établissements et l’insuffisance du suivi postnatal, particulièrement dans les zones rurales et périphériques [7].
En Afrique du Sud. Selon les données de l’UNICEF et du National Department of Health (NDoH) sud-africain, la prévalence du FPN se situe autour de 14 %, avec des variations importantes selon les provinces et les inégalités socio-économiques. Le FPN est un facteur de risque majeur de morbidité et de mortalité néonatales, et il est associé à un risque accru de retard de croissance, de troubles neurodéveloppementaux et de maladies chroniques à l’âge adulte. L’Afrique du Sud dispose de protocoles nationaux et de recommandations pour la prise en charge nutritionnelle des nouveau-nés à faible poids de naissance, incluant l’allaitement maternel exclusif, l’alimentation entérale progressive, la nutrition parentérale et l’utilisation de laits enrichis pour prématurés. Cependant, plusieurs défis persistent : les disparités régionales et socio-économiques dans l’accès aux soins néonatals ; la variabilité dans l’application des protocoles cliniques, particulièrement dans les hôpitaux publics à forte charge ; le taux insuffisant d’allaitement maternel exclusif, malgré les campagnes de promotion ; les ressources limitées pour le suivi postnatal dans certaines zones rurales ou défavorisées [8].
Au Soudan. Selon l’UNICEF et le Ministère soudanais de la Santé, la prévalence du FPN est estimée entre 15 et 20 %, un taux élevé qui contribue significativement à la morbidité et à la mortalité néonatales. Les nouveau-nés à FPN présentent un risque accru de retard de croissance, de malnutrition, d’infections néonatales et de complications à long terme sur le plan neurologique et métabolique. Malgré l’existence de politiques nationales de santé maternelle et infantile et des recommandations de l’OMS pour la prise en charge nutritionnelle des nouveau-nés à FPN, plusieurs défis persistent au Soudan : les ressources limitées dans les unités néonatales et manque d’accès aux équipements pour la nutrition parentérale ou entérale ; la variabilité des pratiques cliniques entre hôpitaux, parfois non conformes aux protocoles recommandés ;le faible taux d’allaitement maternel exclusif, particulièrement dans les zones rurales et parmi les populations déplacées ou vulnérables ; le suivi postnatal insuffisant, limitant la surveillance de la croissance et du développement des enfants à risque [9].
En Ouganda. Selon l’UNICEF et le Ministère ougandais de la Santé, la prévalence du FPN est estimée à environ 11 à 14 %, avec des variations importantes selon les zones urbaines et rurales. Le FPN est un facteur de risque majeur de morbidité et de mortalité néonatales, et il est associé à un risque accru de retard de croissance, de malnutrition, de troubles neurodéveloppementaux et de maladies chroniques à l’âge adulte. L’Ouganda a mis en place des stratégies pour améliorer la santé maternelle et néonatale, incluant la promotion de l’allaitement maternel exclusif, l’utilisation de laits enrichis, la nutrition entérale et parentérale, et la mise en œuvre de protocoles recommandés par l’OMS. Cependant, plusieurs défis persistent : les inégalités d’accès aux soins néonatals entre zones rurales et urbaines ; la variabilité dans l’application des protocoles nutritionnels, avec certaines unités néonatales moins équipées ;le faible taux d’allaitement maternel exclusif, malgré les campagnes de sensibilisation ; le suivi postnatal insuffisant, limitant l’évaluation de la croissance et du développement des enfants vulnérables.
En République Démocratique du Congo (RDC). Selon l’UNICEF et le Ministère de la Santé de la RDC, la prévalence du FPN est estimée à environ 12 à 15 %, avec des variations importantes selon les zones rurales et urbaines. Le FPN est un facteur de risque significatif de mortalité néonatale, de retard de croissance, de malnutrition et de complications neurodéveloppementales à long terme. Bien que la RDC ait mis en place des stratégies nationales pour la santé maternelle et néonatale (promotion de l’allaitement maternel exclusif, suivi prénatal renforcé, protocoles de nutrition néonatale inspirés des recommandations de l’OMS), plusieurs défis persistent : l’insuffisance des infrastructures et des équipements dans de nombreux hôpitaux, limitant la nutrition parentérale et entérale ; la variabilité des pratiques cliniques entre établissements et régions, parfois non conformes aux protocoles recommandés ; le faible taux d’allaitement maternel exclusif, surtout dans les zones urbaines et les populations vulnérables ;le suivi postnatal limité, restreignant la surveillance de la croissance et du développement des nouveau-nés à risque [10].
A Kinshasa, selon les données de l’UNICEF et du Ministère de la Santé de la RDC, la prévalence du FPN dans la capitale est estimée entre 10 et 13 %, un taux préoccupant qui contribue significativement à la morbidité et à la mortalité néonatales. Les nouveau-nés à FPN présentent un risque élevé de retard de croissance, de malnutrition, de complications respiratoires et de troubles neurodéveloppementaux. À Kinshasa, plusieurs stratégies sont mises en œuvre pour améliorer la santé maternelle et néonatale : suivi prénatal renforcé, promotion de l’allaitement maternel exclusif, mise en place de protocoles de nutrition néonatale inspirés des recommandations de l’OMS et des standards nationaux. Cependant, malgré ces efforts : les infrastructures et les ressources restent limitées dans certaines unités néonatales, affectant la nutrition parentérale et entérale ; les pratiques nutritionnelles varient selon les hôpitaux et les services, et ne sont pas toujours conformes aux recommandations nationales et internationales ; le taux d’allaitement maternel exclusif reste insuffisant dans certains quartiers urbains et parmi les populations vulnérables ; le suivi postnatal demeure parfois irrégulier, limitant l’évaluation de la croissance et du développement des nouveau-nés à risque [11].
Dans la province de l’Ituri, selon l’UNICEF et les données du Ministère de la Santé de la RDC, la prévalence du FPN dans cette région est estimée entre 12 et 16 %, avec des variations importantes entre zones rurales et urbaines. Le FPN est un facteur de risque majeur de mortalité néonatale, de retard de croissance, de malnutrition et de complications neurodéveloppementales à long terme.La prise en charge nutritionnelle des nouveau-nés à FPN est cruciale pour améliorer leur survie et favoriser leur croissance et développement. Cependant, dans l’Ituri, plusieurs défis limitent l’efficacité de cette prise en charge : les infrastructures sanitaires limitées, avec un accès restreint aux soins néonataux spécialisés et aux équipements de nutrition parentérale ou entérale ; la variabilité et insuffisance des pratiques cliniques dans les hôpitaux et centres de santé, parfois non conformes aux protocoles nationaux et internationaux ; le faible taux d’allaitement maternel exclusif, en particulier dans les zones rurales ou affectées par les déplacements de populations ; le suivi postnatal insuffisant, réduisant la surveillance de la croissance et du développement des nouveau-nés vulnérables [12].
Dans la province du Sud-Kivu, selon les données de l’UNICEF et du Ministère de la Santé de la RDC, la prévalence du FPN dans cette région est estimée entre 12 et 17 %, reflétant une situation préoccupante pour la santé néonatale. Les nouveau-nés à FPN présentent un risque élevé de mortalité néonatale, de retard de croissance, de malnutrition et de complications neurodéveloppementales à long terme. La prise en charge nutritionnelle adéquate de ces enfants est essentielle pour améliorer leur survie, leur croissance et leur développement. Cependant, au Sud-Kivu, plusieurs défis limitent son efficacité : les infrastructures sanitaires insuffisantes, avec un accès limité aux unités néonatales équipées pour la nutrition parentérale et entérale ; la variabilité des pratiques cliniques entre hôpitaux et centres de santé, parfois non conformes aux protocoles nationaux et internationaux ; le faible taux d’allaitement maternel exclusif, en particulier dans les zones rurales et affectées par les déplacements de populations dus aux conflits et le suivi postnatal limité, réduisant la surveillance de la croissance et du développement des nouveau-nés vulnérables [13].
Dans la province du Nord-Kivu, selon les données de l’UNICEF et du Ministère de la Santé de la RDC, la prévalence du FPN dans cette région est estimée entre 13 et 18 %, reflétant un risque élevé pour la santé néonatale. Les nouveau-nés à FPN présentent un risque accru de mortalité néonatale, de retard de croissance, de malnutrition et de complications neurodéveloppementales à long terme. La prise en charge nutritionnelle adaptée de ces enfants est essentielle pour améliorer leur survie, leur croissance et leur développement. Cependant, au Nord-Kivu, plusieurs défis compromettent l’efficacité de cette prise en charge : les infrastructures sanitaires limitées, avec un accès restreint aux unités néonatales équipées pour la nutrition parentérale et entérale ; la variabilité des pratiques cliniques entre hôpitaux et centres de santé, parfois non conformes aux protocoles nationaux et internationaux ; le faible taux d’allaitement maternel exclusif, particulièrement dans les zones affectées par les conflits et les déplacements de population ; le suivi postnatal insuffisant, limitant l’évaluation de la croissance et du développement des nouveau-nés vulnérables [13].
Dans la zone de santé de Beni. Selon les données de l’UNICEF et du Ministère de la Santé de la RDC, la prévalence du FPN dans cette région est estimée entre 12 et 17 %, reflétant une situation préoccupante pour la santé néonatale. Les nouveau-nés à FPN présentent un risque accru de mortalité néonatale, de retard de croissance, de malnutrition et de troubles neurodéveloppementaux à long terme. La prise en charge nutritionnelle adaptée de ces enfants est essentielle pour améliorer leur survie, leur croissance et leur développement. Cependant, dans la zone de santé de Beni, plusieurs défis limitent l’efficacité de cette prise en charge : l’insuffisance des infrastructures sanitaires, avec un accès limité aux unités néonatales équipées pour la nutrition parentérale et entérale ; la variabilité des pratiques nutritionnelles entre centres de santé, parfois non conformes aux protocoles nationaux et internationaux ; le faible taux d’allaitement maternel exclusif, en particulier dans les zones affectées par les déplacements de population liés aux conflits et le suivi postnatal limité, réduisant la surveillance de la croissance et du développement des nouveau-nés à risque.
A l’Hôpital Général de Reference de Beni, la prise en charge nutritionnelle adaptée est essentielle pour améliorer la survie et le développement de ces enfants. Toutefois, dans cette structure sanitaire publique, plusieurs défis compromettent l’efficacité de cette prise en charge :les infrastructures limitées dans l’unité néonatale, avec un accès restreint aux équipements pour la nutrition entérale et parentérale ; la variabilité des pratiques cliniques, parfois non conformes aux protocoles nationaux et internationaux ; le faible taux d’allaitement maternel exclusif, en particulier chez les mères vivant dans des zones affectées par les conflits ou les déplacements de population et le suivi postnatal insuffisant, limitant l’évaluation de la croissance et du développement des nouveau-nés vulnérables. La question principale de l’étude était de savoir la qualité et l’efficacité de la prise en charge nutritionnelle des nouveau-nés présentant un faible poids de naissance à l’Hôpital Général de Référence de Beni. Hypothèse principale serait que
la prise en charge nutritionnelle des nouveau-nés présentant un faible poids de naissance à l’Hôpital Général de Référence de Beni serait insuffisante, permettant d’améliorer leur état nutritionnel et leur survie.
Objectif principal de l’étude
Objectif général
Évaluer la prise en charge nutritionnelle des nouveau-nés avec faible poids de naissance dans le service de néonatologie à l’Hôpital Général de Référence de Beni.
Objectifs spécifiques
- Déterminer les caractéristiques des nouveau-nés avec faible poids de naissance à l’HGR Beni.
- Analyser les résultats de la prise en charge nutritionnelle et des séjours des nouveau-né à l’HGR Beni.
2.Matériel et méthodes
-
- Description du site d’étude
Notre étude était effectuée dans le service de néonatologie de l’Hôpital Général de Référence de Beni, en zone de santé de Beni au Nord-Kivu, en République Démocratique du Congo.
2.2 Type et durée d’étude
Nous avions mené une étude rétrospective descriptive à visée analytique durant 12 mois soit du 1er Janvier au 31 Décembre 2024.
Variables de l’étude
Variable dépendante : faible poids de naissance
Variables indépendantes : Facteurs maternels, liés à la grossesse, socioéconomiques, environnementaux et les facteurs liés au nouveau-né.
-
- Population d’étude et taille
Dans cette étude, nous avions pris comme cible les nouveau-nés avec faible de naissance ; un total de 98 cas étaient admis dans le service de la néonatologie de HGR Beni d’une façon exhaustive.
2.3. Techniques d’échantillonnage
Lors de notre étude nous avions utilisé un échantillonnage non probabiliste du fait que toute la population d’étude était prise en compte.
-
- Techniques de collecte des données et analyses statistiques
La base des données du service de néonatologie de HGR Beni était consultée. Le logiciel Power BI avait facilité l’analyse des données. Le test de Shapiro-Wilk avait permis de vérifier si l’échantillonnage de données suivait une distribution normale. Comme les variables d’étude ont été anormalement distribuées, nous avions calculé la médiane et l’intervalle interquartile, en utilisant le test de student avec un p-value < 0.05 pour affirmer l’influence des variables sur le poids des nouveau-nés.
-
- Critères d’éligibilité
Les critères d’inclusion : tous nouveau-nés, nés avec un poids de naissance <2500g issu d’une grossesse à terme ou non, avoir été pris en charge dans le service de néonatologie de l’HGR de Beni durant l’année d’étude.
Les critères de non inclusion : tous les nouveau-nés avec poids de naissance > 2500 g, les nouveau-nés déjà sorti du service de néonatologie des autres structures environnantes.
-
- Considérations éthiques
Cette étude était conduite dans le strict respect des principes éthiques visant à protéger les droits, la dignité et la confidentialité des participants, conformément aux recommandations internationales et nationales en matière de recherche impliquant des êtres humains. Le protocole de recherche était soumis et approuvé par le comité scientifique de l’ISTM Beni compétent avant le début de l’étude. Avant toute collecte des données, nous avions présenté l’attestation de recherche, un consentement libre et éclairé était obtenu auprès des autorité de l’HGR Beni. Les données collectées étaient traitées de manière confidentielle, l’étude ne présentait pas de risque majeur pour les enquêtés ni pour la structure sanitaire.
3.Résultats
I. Caractéristiques des nouveau-nés avec faible poids de naissance
Graphique 1. Répartition des enquêtés selon le sexe à l’admission
Ce graphique 1, nous explique que 58% de l’échantillon étaient constitués du sexe féminin contre 42% du sexe masculin.
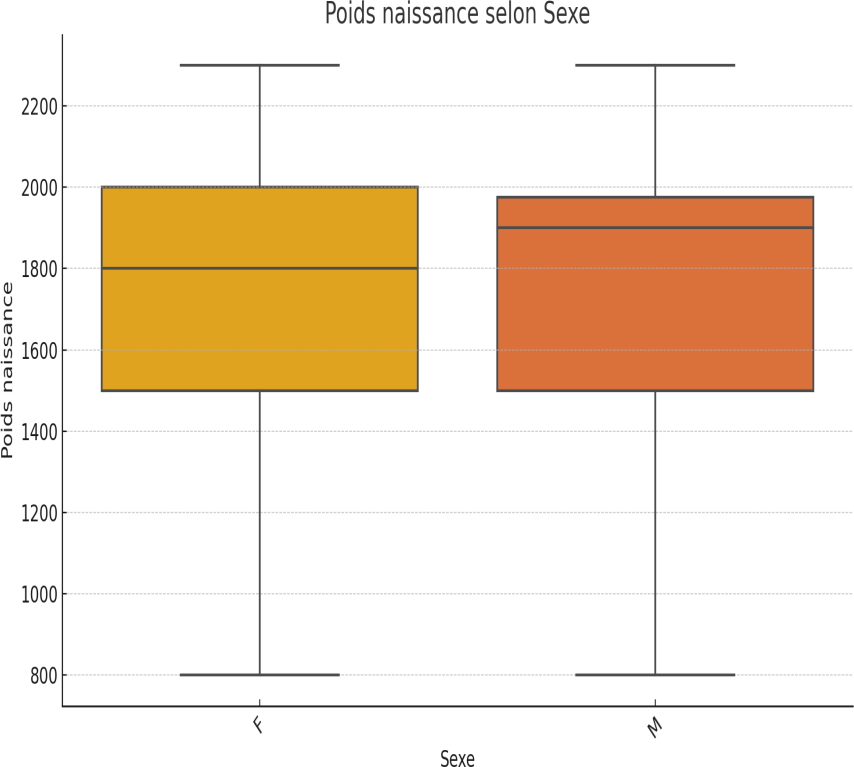
Graphique 2. Répartition des nouveau-nés de faible poids de naissance selon leur sexe à l’admission.
Ce figure 2 montre une médiane légèrement plus élevée chez les garçons que chez les filles.
Graphique 3. Répartition des nouveau-nés de faible poids de naissance selon le type d’allaitement.
Ce graphique montre que 60% des nouveau-nés avec faible poids étaient nourris exclusivement avec le lait
II. Caractéristiques de la prise en charge et les séjours à l’Hôpital
Tableau 1. Eléments de prise en charge nutritionnelle des nouveau-nés avec faible poids de naissance à l’hôpital général de référence de Beni
|
Paramètres |
Effectif |
Médiane |
Intervalle IQ |
T test |
p-value |
|
Nombre de repas par jour (tétée) |
98 |
8 |
[6-8] |
51.5 |
0.000 |
|
Quantité de lait par repas |
98 |
10 |
[8-10] |
50 |
0.00002 |
|
Quantité de lait consommé / repas Durée de séjourGain de poids médian g/jourMéthode mère Kangourou |
98989898 |
7 21 3,41 |
[5-8][16-18][1,8-4,5][0-1] |
38.9 25.53517.54538.566 |
0.0001 0.000 0.001 0.000 |
Les éléments de prise en charge nutritionnelle des nouveau-nés avec faible poids de naissance se répartissent de la manière suivante : nombre de repas médian par jour : 8 [6-8], p=0.000 ; quantité de lait par repas en ml : 10 [8-10], p=0.00002 ; quantité de lait consommé par repas en ml : 7 [5-8], p=0.0001 ; durée de séjour : 21 jours [16-18], p=0.000 ; gain de poids médian par jour : 3,4g [1,8- 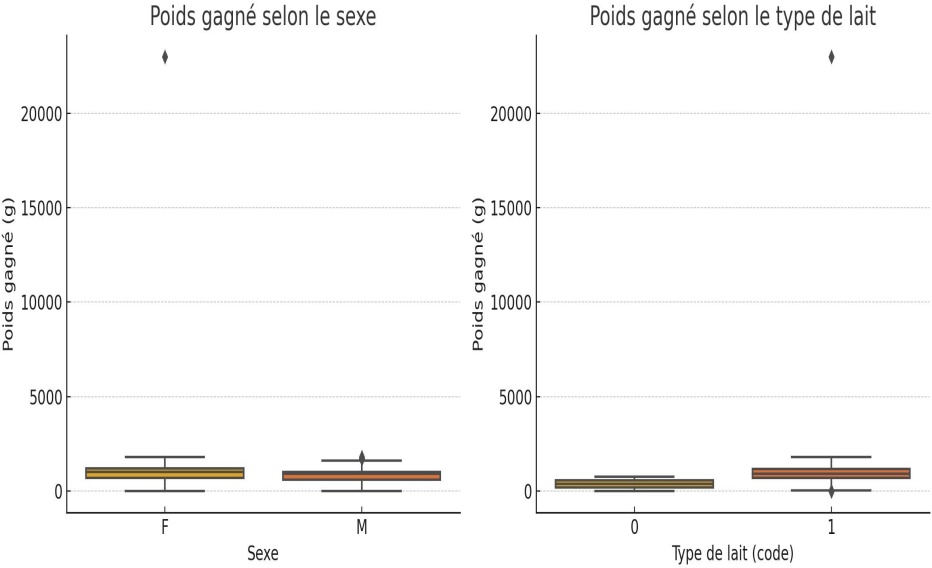 4,5], p=0.001 enfin la méthode mère Kangourou : 1 [0-1], p=0.001.
4,5], p=0.001 enfin la méthode mère Kangourou : 1 [0-1], p=0.001.
Graphique 4. Répartition de la comparative de poids gagné des enquêtés et le type de lait administré.
Ce graphique compare le gain pondéral selon deux dimensions : À gauche : entre filles (F) et garçons (M) : aucune différence significative. À droite : selon le type de lait (0 (allaitement mixte) ou 1 (allaitement maternel exclusif) : tendance en faveur du type 1(lait maternel), mais non significative. Le lait artificiel a un effectif très faible (n=2), ce qui limite l’interprétation.
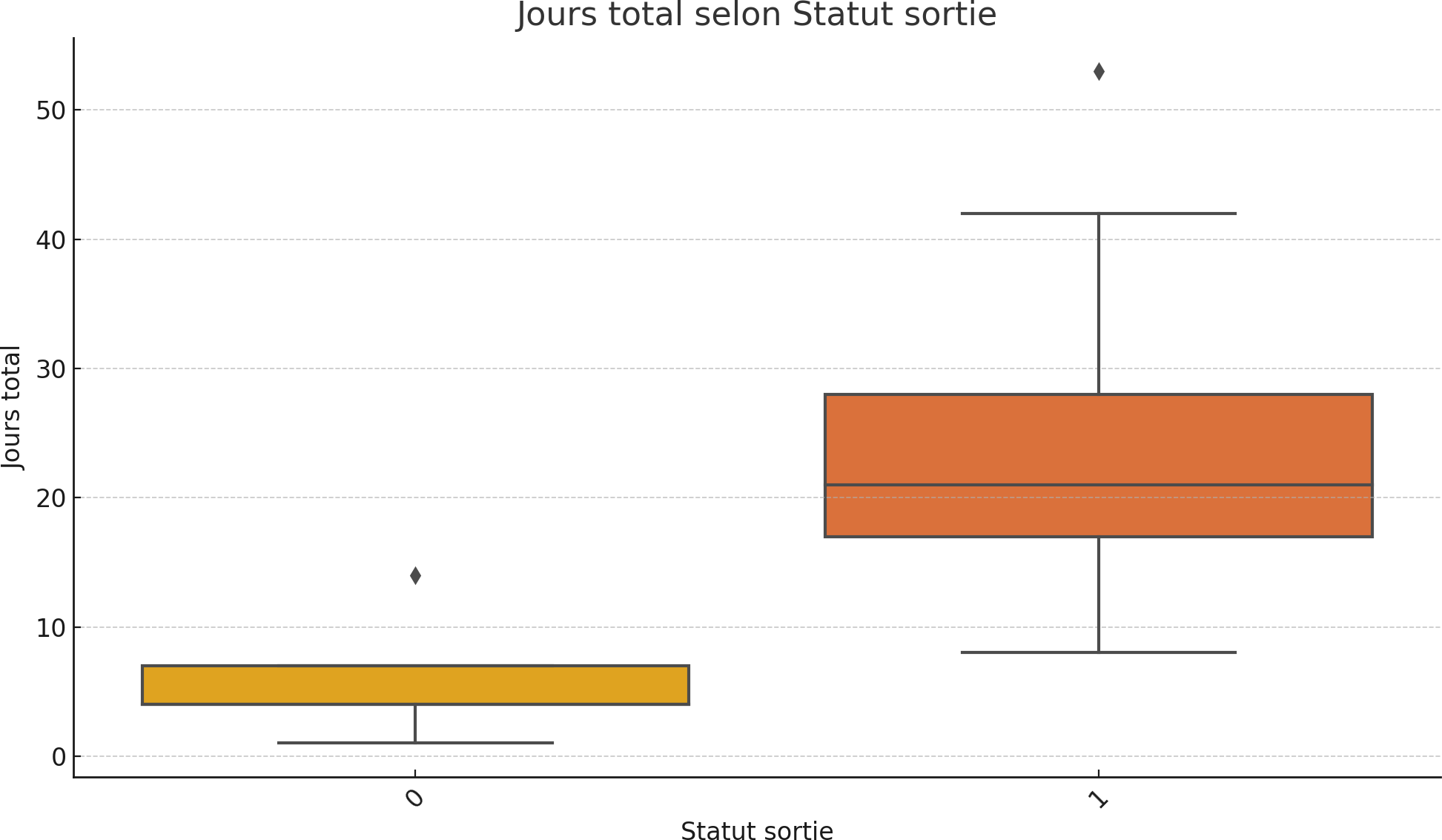
Graphique 5. Répartition des nouveau-nés de faible poids de naissance selon le nombre de séjour à l’Hôpital.
La quantité totale de lait consommée est nettement plus faible chez les nouveau-nés n’ayant pas survécu ou transféré, probablement à cause d’un état clinique limitant l’alimentation, ou d’un arrêt prématuré d’hospitalisation. Cela renforce la valeur de la consommation nutritionnelle comme indicateur de récupération.
Graphique 6. Répartition des cas selon la modalité de sortie de l’Hôpital.
Le graphique ci-haut nous informe que 95% des nouveau-nés de faible poids de naissance sont sortis guéris contre 5% des cas de décès.
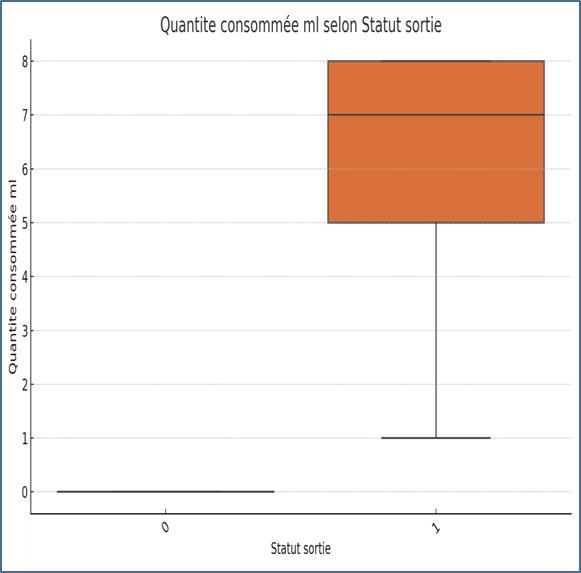
Graphique 7. Répartition de la quantité de lait administré à la sortie des cas de l’Hôpital.
Les enfants sortis vivants et guéris ont des quantités consommées plus élevées, stables et concentrées. Les enfants décédés ou transférés présentent des consommations plus faibles, avec une dispersion importante. Cela suggère une association entre amélioration clinique et tolérance nutritionnelle.
Discussion
Répartition des enquêtés selon le sexe à l’admission et nouveau-nés de faible poids de naissance selon leur sexe à l’admission.
Le graphique 1, nous explique que 58% de l’échantillon étaient constitués du sexe féminin contre 42% du sexe masculin et le graphique 2 montre qu’une médiane légèrement plus élevée chez les garçons que chez les filles.
Répartition des nouveau-nés de faible poids de naissance selon le type d’allaitement.
Ce graphique 3 montre que 60% des nouveau-nés avec faible poids étaient nourris exclusivement avec le lait. Ces données ne coïncident pas avec le résultat de la recherche : l’article de Azhar et al., Nutritional Management of Low Birth Weight and Preterm Infants ; article de synthèse et ne fournit pas de tableau ou de données décrivant la répartition des sujets par sexe à l’admission pour un service néonatal d’un hôpital précis (par exemple l’HGR de Beni). Autrement dit, on ne trouve pas dans cet article le nombre de nouveau-nés mâles vs femelles admis à l’HGR.
Eléments de prise en charge nutritionnelle des nouveau-nés avec faible poids de naissance à l’hôpital.
Le tableau 1 renseigne que les éléments de prise en charge nutritionnelle des nouveau-nés avec faible poids de naissance se répartissent de la manière suivante : nombre de repas médian par jour : 8 [6-8], p=0.002 ; quantité de lait par repas en ml : 10 [8-10], p=0.00002 ; quantité de lait consommé par repas en ml : 7 [5-8], p=0.0001 ; durée de séjour : 21 jours [16-18], p=0.002 ; gain de poids médian par jour : 3,4g [1,8-. Ce résultat est nuancé à celui trouvé par Esubalew H et al., le temps médian pour atteindre l’alimentation entérale complète : 10 jours (IC 95 % : 10–11 jours, les variables prédictives statistiquement associées au délai d’atteinte de l’alimentation entérale complète : type d’alimentation : les nouveau-nés recevant une alimentation artificielle (formule) avaient un risque réduit d’atteindre plus rapidement l’alimentation complète (AHR signalé ≈ 0,71), c.-à-d. mettaient plus de temps que ceux alimentés au lait maternel.
Répartition de la comparative de poids gagné des enquêtés et le type de lait administré.
Ce graphique 4 compare le gain pondéral selon deux dimensions : À gauche : entre filles (F) et garçons (M) : aucune différence significative. À droite : selon le type de lait (0 (allaitement mixte) ou 1 (allaitement maternel exclusif) : tendance en faveur du type 1(lait maternel), mais non significative. Le lait artificiel a un effectif très faible (n=2), ce qui limite l’interprétation. L’étude de Farha Elein Kukihi et al., (« Weight growth velocity in low birth weight neonates receiving parenteral nutrition in the Neonatal Intensive Care Unit, Kandou General Hospital, Manado 2022 ») porte sur des nouveau-nés ayant reçu uniquement une nutrition parentérale pendant au moins 7 jours en USIN (NICU). Le focus principal est la vélocité de croissance pondérale (weight growth velocity) chez des nouveau-nés de faible poids, et non une comparaison entre types de lait (lait maternel vs formule) administrés par voie entérale.
Répartition des nouveau-nés de faible poids de naissance selon le nombre de séjour à l’Hôpital.
Le graphique 5 informe la quantité totale de lait consommée est nettement plus faible chez les nouveau-nés n’ayant pas survécu ou transféré, probablement à cause d’un état clinique limitant l’alimentation, ou d’un arrêt prématuré d’hospitalisation. Azhar M, Yasin R, Hanif S, Bughio SA, Das JK, Bhutta ZA montre que cela renforce la valeur de la consommation nutritionnelle comme indicateur de récupération, chercher des études hospitalières (cohortes rétrospectives ou prospectives) qui rapportent explicitement la répartition des LBW selon la durée de séjour (ex. % <7 jours, 7–14 jours, >14 jours) et vous fournir les chiffres + références. Si vous avez les données d’admission de l’HGR (nombre de jours de séjour par nouveau-né ou effectifs par catégorie de durée), copiez-les ici et je calcule immédiatement la répartition (tableau + pourcentages + phrase d’interprétation).
Répartition des cas selon la modalité de sortie de l’Hôpital.
Le graphique 6 nous informe que 95% des nouveau-nés de faible poids de naissance sont sortis guéris contre 5% des cas de décès. Anne Esther Njom Nlend et al. Dans son article : Devenir néonatal immédiat de la grande et de l’extrême prématurité (Yaoundé) décrit le taux de sortants vivants selon la prématurité, mais ils ne détaillent pas explicitement dans l’article tous les critères médicaux à la sortie, comme stabilité respiratoire, nutritionnel ou altro.
Répartition de la quantité de lait administré à la sortie des cas de l’Hôpital.
Le graphique 7 montre que les enfants sortis vivants et guéris ont des quantités consommées plus élevées, stables et concentrées. Les enfants décédés ou transférés présentent des consommations plus faibles, avec une dispersion importante. Cela suggère une association entre amélioration clinique et tolérance nutritionnelle. L’étude de Maha Azhar et al., intitulée Nutritional Management of Low Birth Weight and Preterm Infants in Low- and Low Middle-Income Countries, publiée en mars 2025 dans la revue Neonatology, est une revue systématique qui examine les pratiques de gestion nutritionnelle des nouveau-nés de faible poids de naissance (LBW) et prématurés dans les pays à revenu faible et intermédiaire.
Limites :1) les données manquantes ou incomplètes : Les dossiers médicaux peuvent être incomplets, avec des informations manquantes sur le poids à la naissance, l’âge gestationnel, les apports nutritionnels ou les complications survenues 2) la variabilité des pratiques de documentation : L’absence de protocoles standardisés peut entraîner des incohérences dans la saisie des données, affectant leur fiabilité.
Conclusion
L’étude sur la prise en charge nutritionnelle des nouveau-nés présentant un faible poids de naissance dans le service de néonatologie de l’Hôpital Général de Référence de Beni révèle que, malgré les efforts du personnel médical pour assurer une alimentation adaptée, plusieurs défis persistent. La qualité et l’efficacité de la prise en charge sont influencées par la disponibilité limitée des ressources, la variabilité des pratiques de soins, ainsi que par les facteurs socio-économiques des familles. Les résultats montrent l’importance d’une alimentation précoce et adaptée, d’un suivi nutritionnel rigoureux et de protocoles standardisés pour optimiser la croissance et réduire les complications chez ces nouveau-nés vulnérables.
Enfin, cette étude met en évidence la nécessité de renforcer les infrastructures, la formation du personnel et le suivi post-hospitalisation pour améliorer la qualité globale de la prise en charge nutritionnelle et les perspectives de santé à long terme des nouveau-nés à faible poids de naissance à l’HGR de Beni.
Recommandations :
Renforcement des protocoles nutritionnels : élaborer et mettre en œuvre des protocoles standardisés de prise en charge nutritionnelle des FPN, incluant l’alimentation entérale et parentérale, les volumes initiaux, la progression des apports et les critères de tolérance digestive.
Formation et renforcement des capacités du personnel : organiser des formations régulières pour le personnel médical et paramédical sur la nutrition néonatale, l’allaitement maternel, la préparation et l’administration des formules, et la prévention des complications liées à l’alimentation.
Promotion de l’allaitement maternel et du don de lait : encourager et soutenir l’allaitement maternel exclusif autant que possible et mettre en place un système de don de lait maternel pour les nouveau-nés dont les mères ne peuvent pas allaiter.
Amélioration des infrastructures et des ressources et le suivi post-hospitalisation : assurer la disponibilité d’intrants nutritionnels essentiels (lait maternel exprimé, formules enrichies, fortifiants) et du matériel nécessaire pour la nutrition parentérale et entérale et mettre en place un programme de suivi nutritionnel après la sortie, incluant des consultations régulières, des conseils aux parents sur l’alimentation et la surveillance de la croissance.
Sensibilisation et implication des parents : informer les parents sur les besoins nutritionnels des FPN, les signes de complications et l’importance du suivi régulier.
Conflit et intérêt : Les auteurs ne déclarent aucun conflit d’intérêt par rapport à l’étude.
Financement : L’étude n’avait reçu aucun financement externe.
Références
- Azhar M, Yasin R, Hanif S, Bughio SA, Das J, Bhutta ZA. Nutritional Management of Low Birth Weight and Preterm Infants in Low- and Low Middle-Income Countries. Neonatology. 2024 Nov 26;122(Suppl 1):209-223. PMC
-
Esubalew H, Messelu MA, Tarekegn BT, et al. Time to full enteral feeding and its predictors among very low birth weight (VLBW) neonates admitted to the neonatal intensive care units (NICU) in comprehensive specialized hospitals in Northwest Ethiopia. BMC Pediatr. 2024;24:366. BioMed Central
- Farha Elein Kukihi, Wiedyaningsih C, Rina Mutiara, et al. Weight growth velocity in low birth weight neonates receiving parenteral nutrition in the Neonatal Intensive Care Unit, Kandou General Hospital, Manado 2022: a retrospective observational study. Indonesian Journal of Pharmacology and Therapy. 2022;[volume(issue)]:[pages]. journal.ugm.ac.id
- Banait N, Basu S, Desai P, Dutta S, Kumar A, Kumar J et al. Feeding of Low Birth Weight Neonates. [Journal name]. 2020;[volume(issue)]:[pages]. SAGE Journals
- Current nutrition practices in premature and low‐birth‐weight newborns: A descriptive cohort study. [Authors]. [Journal]. 2023;[volume(issue)]:[pages]. PubMed
- Nutrition,growth,and clinical outcomes. [Authors]. [Journal]. 2014;[volume(issue)]:[pages]. PubMed
- Azhar M, Yasin R, Hanif S, Bughio SA, Das JK, Bhutta ZA. Nutritional Management of Low Birth Weight and Preterm Infants in Low- and Low Middle-Income Countries. Neonatology. 2025;122(Suppl 1):209-23. Karger
- Esubalew H, Messelu MA, Tarekegn BT, et al. Time to full enteral feeding and its predictors among very low birth weight (VLBW) neonates admitted to the neonatal intensive care units (NICU) in comprehensive specialized hospitals in Northwest Ethiopia. BMC Pediatr. 2024;24:366. BioMed Central
- Guidelines for Feeding Very Low Birth Weight Infants. Nutrients. 2015;7(1):423-51. MDPI
- Randomised controlled trial of an aggressive nutritional regimen in sick very low birthweight infants. Arch Dis Child Fetal Neonatal Ed. 1997;77(1):F²-F ? (ou selon la pagination) (Garder le format complet selon l’article) PubMed
- A randomized control trial comparing two enteral feeding volumes in very low birth weight babies. J Pediatr Gastroenterol Nutr. 2011;53(3): — (page-à-page) PubMed
- Time to Reach Full Enteral Feeding and Its Predictors among Very Low Birth Weight Neonates Admitted in the Neonatal Intensive Care Unit: A Follow-Up Cohort Study. J Nutr Metab. 2024;2024:9384734. Wiley Online Library
- Anne Esther Njom Nlend et al. — Devenir néonatal immédiat de la grande et de l’extrême prématurité (Yaoundé) . Children (Basel). 2022;9(1): — (pages) PubMed

