Étude épidémiologique et clinique des caractéristiques du sperme en consultation prénuptiale chez les hommes dans les Hôpitaux généraux de référence de Beni et Kitatumba en zones de santé de Beni et Butembo au Nord Kivu, RD Congo
Epidemiological and Clinical Study of Sperm Characteristics in Premarital Consultation among Men in the General Reference Hospitals of Beni and Kitatumba in the Health Zones of Beni and Butembo, North Kivu, DR Congo
Matiaba Binda Paul1,2, Bailanda Mumbere Pascal3,8, Niyonzima Munyatwari Pascal7, Amisi Ramazani Timothé1, Marie Placide Ingabire7, Nkurikiye Franck7, Niwe Shema Norbert7, Maombi Gashegu Félicien7, Zawadi Mugoli Isabelle7, Lisimo Abwa Hilaire6, Paluku Sabuni Louis7, Wembonyama Okitosho Stanislas2
1.Institut Supérieur des Techniques Médicales de Walikale, République Démocratique du Congo.
2.Université Adventiste de Goma, République Démocratique du Congo.
3.Université Officielle de Semuliki, République Démocratique du Congo.
4.Université Officielle de Ruwenzori, République Démocratique du Congo.
5.Université de Goma, République Démocratique du Congo.
6.Université de l’Uelé, République Démocratique du Congo.
7.Institut Supérieur des Techniques Médicales de Goma, République Démocratique du Congo.
8.Centre Hospitalier Le Rocher d’Oicha, République Démocratique du Congo.
Co-auteur correspondant : drbailanda1@gmail.com
DOI: https://doi.org/10.53796/hnsj611/37
Identifiant de recherche scientifique arabe: https://arsri.org/10000/611/37
Volume (6) Numéro (11). Pages: 617 - 625
Reçu le: 2025-10-07 | Accepté le: 2025-10-15 | Publié le: 2025-11-01
Résumé: Introduction: La fertilité masculine représente un enjeu majeur de santé publique, particulièrement dans les pays en développement où la stérilité conjugale constitue une cause importante de détresse psychologique et sociale. Selon l’Organisation mondiale de la santé (OMS), environ 15 % des couples dans le monde rencontrent des difficultés à concevoir, et près de la moitié de ces cas sont attribués à des facteurs masculins. L’objectif général était d’évaluer les aspects épidémiologiques et cliniques du sperme en consultation prénuptiale par les hommes dans les HGR de Beni et Kitatumba. Matériel et méthodes: L’étude était faite dans les HGR Beni et Kitatumba; une étude transversale descriptive à visée analytique durant 9 mois sur une taille de 384 hommes venus en consultations prénuptiales. Résultats: Sur 384 hommes venus à la consultation prénuptiale,144 étaient âgés de 30 à 39 ans, soit 37,5 % suivis de 20 à 29 ans avec 34,3% ; 53% cas de volume normal du sperme, 63,9 % des cas avec la viscosité de sperme, 55,5 %, d’aspect normal,46,6 % leurs spermatozoïdes sont mobiles, le pH à 42,1 est neutre et 69% des cas présentent de sperme avec odeur normal. 53,2 % des cas présentent l’hypospermie 16,9% d’hyperspermie, 11,2% d’aksthenospermie, 9,4% d’akinespermie, 5,4% d’oligospermie et 3,9 % d’azoospermie et il existe un lien significatif entre la consultation prénuptiale et les caractéristiques physicochimiques de sperme, avec une P-value de 0,043. Conclusion : Il s’agissait d’une étude transversale descriptive à visée analytique qui s’était déroulée dans les HGR de Beni et Kitatumba respectivement dans les zones de santé de Beni et Butembo sur un total de 384 hommes. Le spermogramme chez l'homme est une synthèse de l'analyse du sperme qui permet d'évaluer la fertilité masculine et d'orienter vers d'éventuels examens complémentaires ou une prise en charge spécifique. En cas de résultats en dehors des normes, le spermogramme conclut à une anomalie, souvent désignée par un terme spécifique.
Mots-clés: Caractéristiques du sperme, consultation prénuptiale, HGR Beni, Kitatumba.
Abstract: Introduction: Male fertility represents a major public health issue, particularly in developing countries where marital infertility is a significant cause of psychological and social distress. According to the World Health Organization (WHO), approximately 15% of couples worldwide experience difficulty conceiving, and nearly half of these cases are attributed to male factors. The overall objective was to assess the epidemiological and clinical aspects of semen during premarital consultations by men in the Beni and Kitatumba Regional Hospitals. Material and Methods: The study was conducted in the Beni and Kitatumba Regional Hospitals; a descriptive, analytical cross-sectional study over 9 months on a sample of 384 men attending premarital consultations. Results: Of 384 men who came to the premarital consultation, 144 were aged 30 to 39 years, or 37.5% followed by 20 to 29 years with 34.3%; 53. % cases of normal sperm volume, 63.9% of cases with sperm viscosity, 55.5% of cases of normal appearance, 46.6% their spermatozoa are mobile, the pH at 42.1 is neutral and 69% of cases have sperm with a normal odor. 53.2% of cases presented hypospermia, 16.9% hyperspermia, 11.2% aksthenospermia, 9.4% akinespermia, 5.4% oligospermia and 3.9% azoospermia and there is a significant relationship between premarital consultation and physicochemical characteristics of sperm, with a P-value of 0.043. Conclusion: This was a descriptive, analytical cross-sectional study conducted in the Beni and Kitatumba HGRs, respectively, in the Beni and Butembo health zones, involving a total of 384 men. A male spermogram is a summary of semen analysis that assesses male fertility and directs toward possible additional tests or specific treatment. In the event of abnormal results, the spermogram concludes that there is an abnormality, often designated by a specific term.
Keywords: Semen characteristics, premarital counseling, Beni HGR, Kitatumba.
1.Introduction
La fertilité masculine représente un enjeu majeur de santé publique, particulièrement dans les pays en développement où la stérilité conjugale constitue une cause importante de détresse psychologique et sociale. Selon l’Organisation mondiale de la santé (OMS), environ 15 % des couples dans le monde rencontrent des difficultés à concevoir, et près de la moitié de ces cas sont attribués à des facteurs masculins. Parmi ces facteurs, les anomalies du sperme occupent une place prépondérante, influençant directement la fécondité masculine. L’analyse du sperme ou spermogramme, demeure l’examen de base pour évaluer la fertilité de l’homme. Elle permet de déterminer les paramètres quantitatifs et qualitatifs tels que le volume, la concentration, la mobilité et la morphologie des spermatozoïdes [1,2].
Dans le monde, la fertilité masculine constitue aujourd’hui un enjeu majeur de santé publique. Selon l’Organisation mondiale de la santé (OMS), environ 15 % des couples dans le monde sont confrontés à des problèmes d’infertilité, et dans près de 50 % des cas, la cause est liée à des anomalies du sperme ou à des facteurs masculins. Cette situation traduit une évolution préoccupante de la santé reproductive de l’homme au cours des dernières décennies. Plusieurs études internationales ont montré une diminution progressive de la qualité du sperme dans diverses régions du monde. Cette baisse s’expliquerait par une combinaison de facteurs : changements de mode de vie, exposition accrue aux polluants environnementaux, infections sexuellement transmissibles, stress, consommation de tabac, d’alcool et de drogues, ainsi que des habitudes alimentaires déséquilibrées. Par ailleurs, des pathologies chroniques telles que le diabète, l’obésité et les troubles hormonaux sont également reconnues comme des causes importantes d’altération de la spermatogenèse [2,3].
En France, comme dans de nombreux pays industrialisés, la question de la fertilité masculine prend une importance croissante dans le domaine de la santé publique. L’infertilité concerne environ un couple sur sept, et les facteurs masculins sont impliqués dans près de la moitié des cas. Parmi ces causes, les anomalies du sperme qu’il s’agisse d’altérations du nombre, de la mobilité ou de la morphologie des spermatozoïdes constituent un motif fréquent de consultation en andrologie et en médecine de la reproduction [4].
Au Brésil, la fertilité masculine représente un enjeu important de santé publique, dans un contexte marqué par la transition démographique, les changements de mode de vie et l’urbanisation rapide. L’infertilité touche environ 10 à 15 % des couples brésiliens, et dans près de 40 à 50 % des cas, l’origine du problème est masculine. Parmi ces causes, les anomalies du sperme constituent l’un des facteurs les plus fréquents, influençant directement la capacité reproductive du couple. Des études menées dans différentes régions du Brésil ont mis en évidence une détérioration progressive de la qualité du sperme au cours des dernières décennies. Cette tendance est attribuée à de nombreux déterminants : l’exposition croissante aux polluants environnementaux, notamment les pesticides utilisés dans l’agriculture, les perturbateurs endocriniens présents dans les plastiques et les produits industriels, ainsi que les mauvaises habitudes de vie telles que le tabagisme, la consommation d’alcool, le stress et la sédentarité. Par ailleurs, les infections sexuellement transmissibles et certaines maladies chroniques comme le diabète ou l’obésité sont également associées à une altération des paramètres spermatiques [5,6].
Au Japon, la santé reproductive masculine suscite un intérêt croissant dans le domaine de la santé publique, notamment en raison du vieillissement démographique, du recul du mariage et de la baisse du taux de natalité. L’infertilité touche environ un couple japonais sur six, et dans près de la moitié des cas, elle est liée à un facteur masculin. Parmi ces causes, les anomalies spermatiques qu’il s’agisse d’oligospermie, d’asthénospermie ou de tératospermie représentent les principales altérations affectant la fertilité de l’homme Japonais. Plusieurs études réalisées au Japon et dans d’autres pays industrialisés ont signalé une diminution progressive de la qualité du sperme au cours des dernières décennies. Cette tendance est attribuée à une combinaison de facteurs : les perturbateurs endocriniens issus de la pollution industrielle et domestique, les conditions de travail stressantes, la consommation d’alcool et de tabac, la sédentarité, ainsi que des habitudes alimentaires riches en graisses et faibles en antioxydants. Par ailleurs, l’exposition professionnelle à la chaleur (dans les usines, cuisines, ou transports) et l’usage prolongé d’appareils électroniques portables ont également été identifiés comme des facteurs susceptibles d’altérer la spermatogenèse [7].
En Égypte, la santé reproductive constitue un enjeu prioritaire de santé publique, en raison de la forte croissance démographique et de la persistance de nombreux cas d’infertilité au sein des couples. L’infertilité touche environ 12 à 15 % des couples égyptiens, et les facteurs masculins en sont responsables dans près de 50 % des cas. Parmi ces facteurs, les anomalies spermatiques telles que l’oligospermie, l’asthénospermie et la tératospermie représentent les causes les plus fréquentes d’infertilité masculine. Plusieurs études égyptiennes ont montré une altération progressive de la qualité du sperme chez les hommes au cours des dernières décennies. Cette détérioration serait liée à de multiples déterminants : exposition environnementale aux pesticides et métaux lourds, pollution urbaine, conditions de travail dans des milieux chauds, tabagisme, alcool, ainsi qu’à des maladies infectieuses ou endocriniennes. De plus, la prévalence élevée des infections urogénitales et des varicocèles en Égypte constitue un facteur de risque important d’altération de la spermatogenèse [8].
En République Démocratique du Congo (RDC), la santé reproductive constitue un enjeu majeur de santé publique, dans un contexte où la fertilité est socialement valorisée et où l’infertilité conjugale entraîne souvent une stigmatisation importante des couples. L’infertilité touche environ 10 à 15 % des couples congolais, et les facteurs masculins sont impliqués dans près de la moitié des cas. Parmi ces facteurs, les anomalies du sperme telles que l’oligospermie, l’asthénospermie, l’azoospermie représentent une cause fréquente de difficultés de conception. Les facteurs pouvant altérer la qualité du sperme en RDC sont multiples. On note notamment les infections génitales fréquentes, les maladies chroniques non dépistées, la malnutrition, ainsi que les habitudes de vie à risque telles que le tabagisme et la consommation d’alcool. Par ailleurs, l’exposition à des polluants environnementaux, aux produits chimiques agricoles et aux conditions de vie précaires dans certaines zones rurales contribue également à la détérioration des paramètres spermatiques [9,10].
Dans la province du Nord-Kivu, la santé reproductive masculine constitue un enjeu majeur de santé publique, particulièrement dans un contexte marqué par des difficultés sanitaires, socio-économiques et environnementales. L’infertilité affecte une proportion significative de couples, et les facteurs masculins sont impliqués dans près de la moitié des cas. Parmi ces facteurs, les anomalies du sperme telles que l’oligospermie, l’asthénospermie, la tératospermie et l’azoospermie représentent des causes fréquentes d’infertilité masculine. Plusieurs déterminants locaux peuvent influencer la qualité du sperme au Nord-Kivu. On retrouve notamment les infections génitales et urinaires, les maladies chroniques non dépistées, la malnutrition, ainsi que l’exposition à des polluants environnementaux et aux produits chimiques agricoles. Les conditions de vie précaires, les habitudes de vie à risque (tabac, alcool) et le stress lié aux conflits ou à l’insécurité contribuent également à la détérioration des paramètres spermatiques [11].
Aux Hôpitaux généraux de Référence de Beni et Kitatumba, la santé reproductive masculine représente un enjeu important pour le bien-être des couples et la prévention de l’infertilité. L’infertilité masculine est impliquée dans près de la moitié des cas d’infertilité conjugale, et les anomalies du sperme telles que l’oligospermie, l’asthénospermie, la tératospermie ou l’azoospermie constituent des causes fréquentes de difficultés de conception.
Plusieurs facteurs peuvent influencer la qualité du sperme. On retrouve notamment les infections génitales et urinaires non dépistées, les maladies chroniques, la malnutrition, ainsi que l’exposition à des polluants environnementaux et à des produits chimiques agricoles. Les conditions de vie précaires, le stress lié aux conflits ou à l’insécurité, ainsi que certaines habitudes de vie à risque (tabac, alcool) contribuent également à altérer les paramètres spermatiques. Ainsi, il est nécessaire d’évaluer scientifiquement les caractéristiques épidémiologiques et cliniques du sperme chez les hommes fréquentant la consultation prénuptiale de ces Hôpitaux généraux, afin d’identifier les facteurs de risque et d’orienter les interventions de santé publique adaptées.
D’où la question centrale était de savoir la situation épidémiologique et clinique des caractéristiques du sperme chez les hommes en consultation prénuptiale à l’Hôpital Général de Référence de Beni et Kitatumba, et quels en sont les principaux facteurs individuels, environnementaux et comportementaux susceptibles d’influencer la qualité spermatique ?
L’hypothèse centrale est que les caractéristiques du sperme chez les hommes en consultation prénuptiale à l’Hôpital Général de Référence de Kitatumba sont influencées par des facteurs épidémiologiques tels que l’âge, les antécédents médicaux, les habitudes de vie et les conditions socio-environnementales.
Objectifs de l’étude
Objectif général
Etudier les aspects épidémiologiques et cliniques du sperme en consultation prénuptiale par les hommes dans les Hôpitaux Généraux de Référence de Beni et Kitatumba.
Objectifs spécifiques :
- Repartir les hommes qui viennent en consultation prénuptiale selon leurs tranches d’âge
- Analyser les caractéristiques physicochimiques de sperme spermatiques auprès des hommes qui viennent en consultation prénuptiale au sein des HGR Beni et Kitatumba.
- Identifier les facteurs associés aux anomalies spermatiques observées (âge, infections antérieures, habitudes de vie, exposition environnementale, etc.).
- Détecter les hommes avec qui ont des anomalies dans leur sperme lors du spermogramme.
2.Materiel et méthodes
2.1. Cadre de l’étude
Nous avions réalisé notre étude au sein de deux Hôpitaux généraux de référence Beni et Kitatumba, respectivement dans la zone de santé de Beni et Butembo.
2.2. Type et période de l’étude
L’étude était transversale descriptive à visée analytique durant 9 mois, soit du 1er Janvier au 30 Septembre 2025.
2.3. Variables de l’étude
Variable dépendante : Caractéristiques de sperme.
Variables indépendantes : Age, caractéristiques physicochimiques de sperme, anomalies détectées.
2.4. Population d’étude et taille de l’échantillon
Notre population était constituée des hommes qui venaient pour les examens prénuptiaux et la taille était calculée à l’aide de la formule suivante :
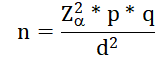
Où n : la taille de l’échantillon, p : proportion des participants avec des antécédents médicaux significatifs de maladies affectant la fertilité =50 %, q : proportion des participants sans antécédents médicaux significatifs de maladies affectant la fertilité : 1-p=1-0.5=0.5, α : risque de précision =0.05 et Zα= écart correspondant à un degré de confiance de 95%.
Ainsi nous aurons :
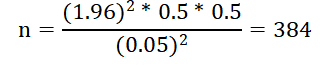
2.5. Technique de l’échantillonnage
Les enquêtés furent les hommes qui venaient pour les examens prénuptiaux dans les deux hôpitaux qui avaient constitué l’échantillon de notre étude. Nous avions utilisé les méthodes suivantes : l’auto-reportage du patient et la vérification des fiches des suivi pour des pathologies, nous avions réalisé un échantillonnage probabiliste simple. La taille calculée était de 384. Pour récolter les données, nous avons utilisé les matériels de laboratoire et le réactif (le diluant). Le recueil du sperme était fait par masturbation dans un flacon propre au laboratoire, puis soumis à l’analyse de laboratoire local : Analyse macroscopique et physico-chimique (volume du sperme, de l’aspect, le temps de liquéfaction et la mesure du pH).
2.6. Critères d’éligibilité
Critères d’inclusion : Tous les hommes qui viennent en consultation prénuptiale, avoir consulté les HGR Beni ou Kitatumba, accepte de participer à l’étude.
Critères de non inclusion : Tous les hommes qui viennent aux HGR Beni ou Kitatumba pour autres consultations médicales, tous les hommes qui refusent de participer à l’étude.
2.7. Technique de collecte des données et analyses statistiques.
Nous avions effectué l’entretien structuré mené pour recueillir les informations sur les hommes qui étaient venus en consultation prénuptiale et les facteurs de risque. La qualité de la collecte reposait sur la standardisation des procédures de laboratoire et la précision des informations cliniques et épidémiologiques recueillies auprès des participants. Les données ont été traitées à l’aide du logiciel SPSS pour les analyses descriptives et analytique pour le calcul de Kh², P- value et le cramer.
2.9. Considération éthique
L’étude était conduite dans le strict respect des principes éthiques et de déontologie médicale. Notre demande de recherche était présentée et validée par les deux Médecins Directeurs de deux HGR ; après des explications claires en rapport avec la thématique et leur consentement était accordé. L’étude n’avait pas de danger aux participant ni aux structures sanitaires.
Résultats
Tableau 1. Répartition des enquêtés selon leur tranche d’âge à la consultation prénuptiale.
|
Variables |
Fréquence |
% |
|
20-29 ans |
132 |
34,3 |
|
30-39 ans |
144 |
37,5 |
|
40 et plus |
108 |
28,2 |
|
Total |
384 |
100,0 |
Le tableau 1 nous indique que sur 384 hommes venus à la consultation prénuptiale ,144 étaient âgés de 30 à 39 ans, soit 37,5 % suivis de 20 à 29 ans avec 34,3%.
Tableau 2. Répartitions des enquêtés selon les caractéristiques physico-chimiques du sperme à la consultation prénuptiale.
|
Fréquence |
% |
|
|
Volume de l’éjaculat |
||
|
Normal (2-6 ml) |
204 |
53,2 |
|
Hypospermie (<1,5ml) |
117 |
30,4 |
|
Hyper spermie (>6ml) |
63 |
16,4 |
|
Viscosité du sperme |
||
|
Normale |
245 |
63,9 |
|
Anormale |
139 |
36,1 |
|
Aspect du sperme |
||
|
Normal |
213 |
55,5 |
|
Anormal |
171 |
44,5 |
|
Mobilité des spermatozoides |
||
|
Normale |
248 |
64,6 |
|
Akinetospermie |
78 |
20,3 |
|
Asthénospermie |
58 |
15,1 |
|
pH du sperme |
||
|
Acide (<7) |
109 |
28,2 |
|
Neutre (7-8) |
162 |
42,1 |
|
Basique (>7) |
113 |
29,4 |
|
Odeur |
||
|
Normale |
265 |
69,0 |
|
Anormale |
119 |
31,0 |
Le tableau 2, nous informe que les caractéristiques physicochimiques de sperme sont respectivement : 204 soit 53% cas en consultation prénuptiale ont le volume normal de sperme, 63,9 % des cas ont la viscosité de sperme, 55,5 % leur sperme est d’aspect normal,46,6 % leurs spermatozoïdes sont mobiles, le pH à 42,1 est neutre et 69 % des cas présentent de sperme avec odeur normal.
Tableau 3. Répartition des enquêté selon les anomalies détectées dans le sperme lors du spermogramme.
|
Anomalies du sperme |
Fréquence |
% |
|
Hypospermie |
204 |
53,2 |
|
Akinetospermie |
36 |
9,4 |
|
Asthénospermie |
43 |
11,2 |
|
Oligospermie |
21 |
5,4 |
|
Azoospermie |
15 |
3,9 |
|
Hyperseprmie |
65 |
16,9 |
|
Total |
384 |
100 |
Il ressort du tableau 3 que les anomalies dans le sperme lors du spermogramme, 53,2 % des cas présentent l’hypospermie, 16,9 % d’hyperspermie, 11,2% d’aksthenospermie, 9,4% d’akinespermie, 5,4% d’oligospermie et 3,9 % d’azoospermie.
Tableau 4. Liaison entre la consultation prénuptiale et les caractéristiques physicochimiques de sperme.
|
Caractéristique physicochimique de sperme |
||||||
|
Consultation prénuptiale |
Bonne |
Mauvaise |
Total |
P |
Kh2 |
Cramer |
|
Oui |
120 |
51 |
171 |
0,041 |
1,32 |
0,61 |
|
61,3 % |
27,1 % |
44,5 % |
||||
|
Non |
76 |
137 |
213 |
|||
|
38,7 % |
72,8 % |
55,4 % |
||||
|
Total |
196 |
188 |
384 |
|||
|
100,0 % |
100,0 % |
100,0 % |
||||
Le tableau 4 nous informe qu’il existe un lien significatif entre la consultation prénuptiale des hommes et les caractéristiques physicochimiques de sperme, avec une P-value est de 0,043.
Discussion
Répartition des enquêtés selon leur tranche d’âge à la consultation prénuptiale.
Le tableau 1 nous indique que sur 384 hommes venus à la consultation prénuptiale ,144 étaient âgés de 30 à 39 ans, soit 37,5 % suivis de 20 à 29 ans avec 34,3%. Selon Banni Hani SA et al en 2019, bien que les hommes produisent des spermatozoïdes toute leur vie, la qualité de ces derniers commence à diminuer significativement, souvent après 40 à 45 ans. Le spermogramme met en évidence plusieurs altérations liées à l’âge, L’aspect le plus critique de la discussion concernant l’âge avancé de l’homme n’est pas seulement la baisse de la qualité spermatique visible au microscope, mais les altérations au niveau de l’ADN des spermatozoïdes : Augmentation de la Fragmentation de l’ADN, Risques Génétiques pour l’Enfant : L’accumulation de mutations génétiques spontanées est plus élevée chez les pères plus âgés (40-50 ans et plus). Chawre S et al. En 2024 Avait trouvé que que le risque absolu reste faible, cette altération est associée à une incidence accrue de certaines pathologies rares et complexes (par exemple, l’achondroplasie, l’autisme, la schizophrénie).
Répartitions des enquêtés selon les caractéristiques physico-chimiques du sperme à la consultation prénuptiale.
Le tableau 2, nous informe que les caractéristiques physicochimiques de sperme sont respectivement : 204 soit 53% cas en consultation prénuptiale ont le volume normal de sperme, 63,9 % des cas ont la viscosité de sperme, 55,5 % leur sperme est d’aspect normal,46,6 % leurs spermatozoïdes sont mobiles, le pH à 42,1 est neutre et 69 % des cas présentent de sperme avec odeur normal.L’OMS en 2021 et Nataraja J et al. En 2025 Avaient trouvé que l’analyse des caractéristiques physico-chimiques fournit des indices précieux, non pas sur la qualité intrinsèque des spermatozoïdes, mais sur l’état des conduits et l’environnement dans lequel les spermatozoïdes évoluent, permettant d’orienter le diagnostic étiologique de l’infertilité masculine.
Répartition des enquêté selon les anomalies dans le sperme lors du spermogramme.
Il ressort du tableau 3 que les anomalies dans le sperme lors du spermogramme, 53,2 % des cas présentent l’hypospermie, 16,9 % d’hyperspermie, 11,2% d’aksthenospermie, 9,4% d’akinespermie, 5,4% d’oligospermie et 3,9 % d’azoospermie. L’anomalie du spermogramme selon John Jude Anna et al. Est un marqueur de risque plus qu’un diagnostic absolu. Sa véritable valeur réside dans la capacité du clinicien à l’interpréter, à la confirmer par des examens complémentaires (génétique, fragmentation de l’ADN) et à l’intégrer dans l’évaluation globale du couple.
Liaison entre la consultation prénuptiale et les caractéristiques physicochimiques de sperme.
De ce tableau 4, nous constatons qu’il existe un lien significatif entre la consultation prénuptiale des hommes et les caractéristiques physicochimiques de sperme, avec une P-value est de 0,043. Desta D, Ejeta et Dill PP en 2022 et 2024 avaient trouvé que la consultation prénuptiale est l’étape où l’on identifie les risques (médicaux, chirurgicaux, génétiques) qui vont ensuite être confirmés ou infirmés par des examens comme le spermogramme. Les résultats physico-chimiques du sperme fournissent alors des indications diagnostiques précises (obstruction ; trouble sécrétoire) permettant une prise en charge préventive avant que l’infertilité ne devienne une source de stress pour le couple.
Limites : Les limites liées à la variabilité de l’échantillon, limites prédictives et diagnostiques, limites méthodologiques et opérationnelles et le biais de sélection des études.
Conclusion
Il s’agissait d’une étude transversale descriptive à visée analytique qui s’était déroulée dans les Hôpitaux généraux de références de Beni et Kitatumba respectivement dans les zones de santé de Beni et Butembo sur un total de 384 hommes. Le spermogramme chez l’homme est une synthèse de l’analyse du sperme qui permet d’évaluer la fertilité masculine et d’orienter vers d’éventuels examens complémentaires ou une prise en charge spécifique. Un spermogramme est dit normal (ou normozoospermie) lorsque tous les paramètres mesurés se situent dans les plages de référence établies par des organismes comme l’Organisation Mondiale de la Santé (OMS), concernant notamment : Le volume de l’éjaculat, le pH, la concentration des spermatozoïdes, la mobilité (progressive et totale) des spermatozoïdes, la vitalité des spermatozoïdes et la morphologie (pourcentage de formes normales) des spermatozoïdes. En cas de résultats en dehors des normes, le spermogramme conclut à une anomalie, souvent désignée par un terme spécifique.
Recommandations
1. Recommandations pour la réalisation de l’Examen
Il est crucial de standardiser la procédure pour obtenir des résultats interprétables :
Délai d’abstinence : Recommander au patient de respecter strictement une période d’abstinence sexuelle de 2 à 7 jours (idéalement 3 à 5 jours) avant le prélèvement. Conditions de recueil : Le recueil doit se faire par masturbation dans un flacon stérile, de préférence au laboratoire dans une pièce dédiée. Hygiène : Le patient doit uriner et effectuer une toilette intime désinfectante avant le prélèvement pour minimiser la contamination. Intégrité de l’échantillon : S’assurer que la totalité de l’éjaculat est recueillie et qu’il est exempt de lubrifiants ou de salive (qui altèrent la mobilité des spermatozoïdes). Facteurs perturbateurs : Reporter l’examen si l’homme a présenté une forte fièvre (ou une pathologie infectieuse) dans les trois mois précédant la consultation, car cela peut affecter temporairement la spermatogenèse.
2. Recommandations en cas de Résultat Anormal
Un seul résultat anormal n’est pas suffisant pour conclure à une infertilité. La démarche recommandée est la suivante : Contrôle systématique : En cas d’anomalie au premier spermogramme, un deuxième spermogramme doit être systématiquement prescrit, à un intervalle d’au moins 2 à 3 mois, pour confirmer le diagnostic (correspondant à un cycle complet de spermatogenèse), évaluation clinique : L’homme doit bénéficier d’un examen clinique complet (examen des testicules, recherche de varicocèle, etc.) et d’un interrogatoire approfondi par un urologue/andrologue en cas d’anomalie persistante, examens complémentaires : Prescrire des analyses supplémentaires selon la nature de l’anomalie, comme une spermoculture (recherche d’infection), un bilan hormonal (FSH, testostérone), ou des examens génétiques (caryotype) en cas d’oligospermie sévère.
3. Recommandations pour l’Hygiène de vie (Pré conceptionnelles)
La consultation prénuptiale est l’occasion de conseiller sur les facteurs modifiables qui peuvent améliorer la qualité du sperme : Arrêt du tabac et réduction de l’alcool : Ces substances ont un impact négatif prouvé sur la qualité des spermatozoïdes, éviter la chaleur excessive : Conseiller d’éviter les sources de chaleur pour les testicules (saunas, bains chauds prolongés, ordinateurs portables sur les genoux), car cela peut nuire à la spermatogenèse, alimentation et poids : Adopter un régime alimentaire sain et équilibré et maintenir un indice de masse corporelle (IMC) normal, l’obésité étant un facteur de risque et la révision médicamenteuse : Examiner les traitements en cours pour identifier et potentiellement modifier ceux qui pourraient impacter la fertilité.
Conflit d’intérêt : Les auteurs ne re déclare aucun conflit d’intérêt par rapport à l’étude.
Remerciements
Matiaba Binda Paul est l’auteur principal, Wembonyama Okitosho Stanis, Paluku Sabuni Louis et Bailanda Mumbere Pascal avait supervisé et orienté l’étude, les conseils de Lisimo Abwa Hilaire, Niyonzima Munyatwari Pascal, Amisi Ramazani Timothée, Ingabire Marie Placide, Nkurikiye Franck, Zawadi Mugoli Isabelle, Niwe Shema Norbert, Maombi Gashegu Félicien.
Financement : L’étude n’avait reçu aucun financement externe, sauf les contributions des auteurs.
Références
- Matumo P, Bunduki G, Soly Kamwira I, Sihalikyolo J, Bosunga K. Anomalies du spermogramme en consultations prénuptiales et dans les couples infertiles à Butembo, République Démocratique du Congo. Pan Afr Med J. 2020;37:155. doi:10.11604/pamj.2020.37.155.25380. Pan African Medical Journal
- Banihani SA, Khabour OF, Alzoubi KH. Fertility testing for men before marriage: Is it acceptable? Andrologia. 2019 Apr. PMCID: PMC6399017. (Article open-access / enquête sur l’acceptabilité des tests de fertilité avant mariage). PMC
- Chawre S, Khatib MN, Rawekar A, Mahajan S, Jadhav R, More A. A Review of Semen Analysis: Updates From the WHO Sixth Edition Manual and Advances in Male Fertility Assessment. Cureus. 2024 Jun 29;16(6):e63485. doi:10.7759/cureus.63485. PubMed
- World Health Organization. WHO Laboratory Manual for the Examination and Processing of Human Semen. 6th ed. Geneva: WHO; 2021. (Manuel de référence pour la réalisation et l’interprétation des spermogrammes). Organisation Mondiale de la Santé+1
- Mahmood KA, Sadraldeen GS, Othman SM, Shabila NP, Saleh AM, Ismail KH. Knowledge, perception, and attitude toward premarital screening among university students in Kurdistan region–Iraq. PLOS Glob Public Health. 2024 Nov 18;4(11):e0003515. doi:10.1371/journal.pgph.0003515. (Étude récente sur les connaissances/attitudes vis-à-vis du dépistage prénuptial). PLOS
- Natarajan J, Joseph MA. Premarital screening for genetic blood disorders — an integrated review on the knowledge and attitudes of Middle Eastern university students. Middle East Fert Soc J. 2021;26:19. (revue intégrée sur les programmes de dépistage prénuptial dans la région). SpringerOpen
- Aluko JO, Makanjuola OJ, Diorgu FC. Perception and Acceptance of Pre-Marital Fertility Screening among Final Year Students of College of Health Sciences at a University in North Central, Nigeria. J Gynecol Res Obstet. 2021;7(1):001-004. Clinsurg Group
- John Jude Annan, Mike Addison, Anthony Enimil, Collins Abaitey, Robert Aryee, Augustine Twumasi, Fati Ibrahim. Semen quality of male partners of infertile couples attending a private specialist infertility hospital in Kumasi, Ghana: a retrospective descriptive analysis. Pan Afr Med J. 2025;51:54. Pan African Medical Journal
- Desta D, Ejeta E, Woldemichael D, Zeleke B. Pattern of semen analysis in male partners of infertile couples in Western Ethiopia: Retrospective cross-sectional study. Andrology Reports. 2022;[nombre de volume]:[pages]. (Si besoin, on peut rechercher le volume exact) PubMed
- Semen quality among men attending urology services in the Dschang Health District, West Cameroon: a retrospective study on 379 cases. African Journal / Pan Africa Med J. Envoyée en 2022 ou 2023 selon la publication. PubMed+1
- Dilli PP, Obeagu E, Tamale A, et al. Update on the practice of premarital screening for sickle cell traits in Africa: a systematic review and meta-analysis. BMC Public Health. 2024;24:1467. BioMed Centra.

